Liên hệ tuyển sinh
Hợp tác Quốc tế
TRƯỜNG HỢP ST CHÊNH LÊN Ở MỘT PHỤ NỮ NGỪNG TIM NGOẠI VIỆN
Chang Kai-Chun, MD1; Lin Yi-Syuan, MD1; Lin Po-Chih, MD1
Lược dịch: Bs. Phạm Thị Xuân Lộc.
Nội dung bài được lược dịch từ tạp chí JAMA: ST-Segment Elevation in a Woman With Out-of-Hospital Cardiac Arrest, bạn đọc muốn tham khảo fulltext xin click chuột tại đây
GIỚI THIỆU CA LÂM SÀNG
Một phụ nữ ngoài 70 tuổi được đưa đến khoa cấp cứu sau khi đột ngột mất ý thức trong bữa ăn. Khi nhân viên y tế đến, bệnh nhân có mạch đập, nhưng sau đó đã ngừng tim ngoại viện (OHCA) trong xe cứu thương. Hồi sinh tim phổi (CPR) đã được tiến hành, và đã tái lập được tuần hoàn tự nhiên sau 19 phút với nhịp tim không thể sốc được. Tiền sử được báo cáo gồm có tăng huyết áp. Bệnh nhân đã được
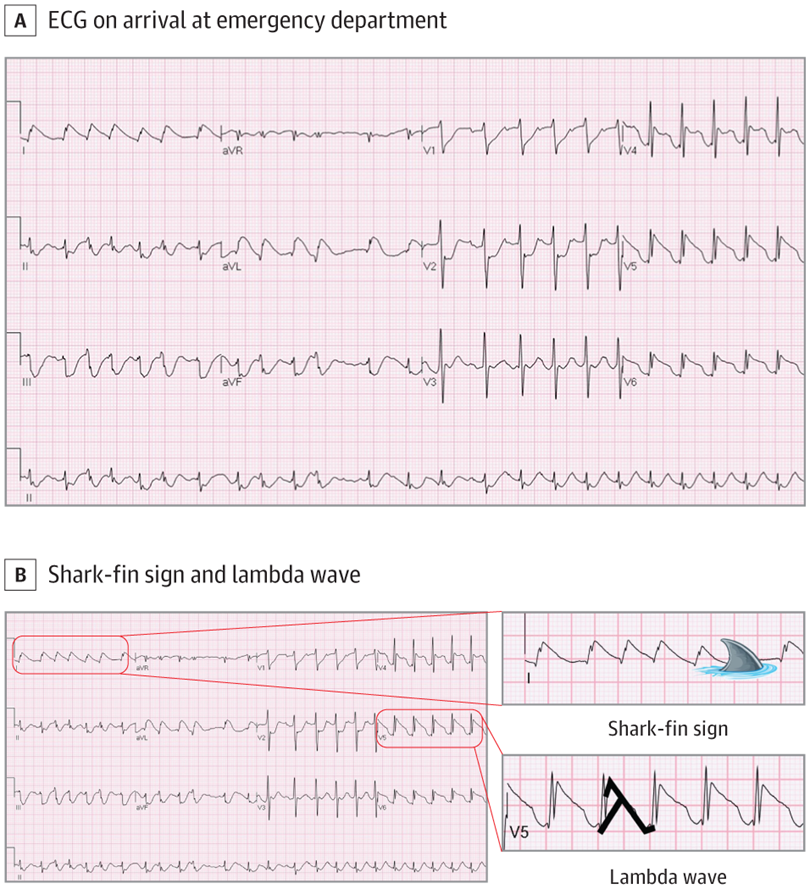
A. Điện tim của bệnh nhân khi đến khoa cấp cứu cho thấy rung nhĩ với nhịp thất nhanh, tần số khoảng 140-150 lần/ phút. Đoạn ST đáng chú ý với ST chênh lên dạng lồi ở các chuyển đạo bên (V4 đến V6 , I, aVL) với sự hợp nhất cùng phức bộ QRS.
B. Dấu hiệu vây cá mập (Shark-fin sign) trên các chuyển đạo I và aVL và sóng Lambda trên các chuyển đạo V4 đến V6 , cho thấy sự hợp nhất của sóng R với đoạn ST chênh lên.
---------------------------------------------------------
Câu hỏi: Những phát hiện trên ECG này là gì? Những phát hiện này có thể được diễn giải như thế nào trong bối cảnh lâm sàng trên?
DIỄN GIẢI
Điện tim cho thấy rung nhĩ không đều, hẹp với nhịp thất nhanh ở tốc độ khoảng 140-150 lần/ phút. Đoạn ST đáng chú ý vì ST chênh lên dạng lồi ở các chuyển đạo bên (V4 đến V6 , I, aVL) cùng với sự kết hợp của phức bộ QRS, tạo thành các hình dạng tam giác được gọi là hiện tượng vây cá mập và sóng Lambda ( Hình B). ST chênh xuống ở các chuyển đạo II, III và aVF được coi là sự biến đổi soi gương của các chuyển đạo I và aVL. Các chuyển đạo trước tim V1 và V2 cũng có ST chênh xuống rõ rệt, điều này có thể cho thấy rằng ST chênh lên ở các chuyển đạo sau.
DIỄN TIẾN LÂM SÀNG
Tại khoa cấp cứu, điện tim theo dõi cho thấy hiện tượng vây cá mập dai dẳng. Siêu âm tim cho thấy phân suất tống máu thất trái được bảo tồn mà không có bất thường vận động vùng thành tim. Phân tích xét nghiệm cho thấy nhiễm toan hỗn hợp (pH: 7,14, PaCO2 : 68 mm Hg, HCO3- : 22,4 mmol/L, kiềm dư: −6,7 mEq/L, axit lactic: 5,37 mmol/L) mà không có tăng Kali máu (kali: 3,54 mEq/L). Các dấu ấn sinh học tim gần như bình thường (Troponin T: 15,91 ng/L, NT-proBNP: 100,5 pg/mL). Do bất tỉnh, bệnh nhân đã được chụp CLVT khẩn cấp và phát hiện xuất huyết dưới nhện lan tỏa và không có tình trạng giảm tưới máu cơ tim, thuyên tắc phổi hoặc tràn khí màng phổi. Những biến đổi ST-T liên quan đến xuất huyết dưới nhện là điều phổ biến nên không tiến hành chụp động mạch vành. Bệnh nhân được đưa vào khoa chăm sóc tích cực thần kinh. Do tiên lượng xấu, gia đình đã lựa chọn chăm sóc giảm nhẹ. Bệnh nhân đã qua đời vào ngày nằm viện thứ hai.
THẢO LUẬN
Trường hợp này biểu thị đoạn ST chênh lên với biểu hiện duy nhất là sóng R khổng lồ (biên độ ≥1 mV) hợp nhất với đoạn ST chênh lên rõ rệt tạo thành hình tam giác, được gọi là dấu hiệu vây cá mập; sóng R khổng lồ; dạng sóng QRS-ST-T tam giác hoặc sóng Lambda. Dấu hiệu vây cá mập có liên quan đến tiên lượng xấu ở những bệnh nhân nhồi máu cơ tim ST chênh lên (STEMI). Tuy nhiên, bệnh nhân bị mất ý thức với khởi phát đột ngột mà không có bằng chứng về cảm giác khó chịu ở ngực hoặc bằng chứng về nhịp tim có thể sốc điện, và siêu âm tim không phát hiện bằng chứng về bất thường vận động vùng thành tim. Người ta nghi ngờ đoạn ST chênh lên có nguyên nhân khác ngoài nhồi máu cơ tim và sau đó được xác nhận là liên quan đến xuất huyết dưới nhện.
Đoạn ST chênh lên làm dấy lên mối lo ngại về hội chứng vành cấp (ACS). Hội chứng vành cấp là nguyên nhân hàng đầu gây ngừng tim ngoại viện và các guideline đã khuyến nghị một chiến lược can thiệp mạch vành qua da (PPCI) đầu tay đối với các bệnh nhân được tái lập tuần hoàn tự nhiên và đoạn ST chênh lên dai dẳng. 1 Tuy nhiên, cần xem xét các nguyên nhân tiềm ẩn khác trong bối cảnh lâm sàng. Các chẩn đoán gián biệt đối với ST chênh lên ở bệnh nhân ngừng tim bao gồm tái cực sớm lành tính, viêm cơ tim cấp, bệnh cơ tim do căng thẳng (Takotsubo), hội chứng Brugada, thuyên tắc phổi, tăng kali máu, block nhánh trái, phình thất trái hoặc xuất huyết nội sọ.
Dấu hiệu vây cá mập lần đầu tiên được Ekmekci và cộng sự mô tả vào năm 1961 và sau đó được báo cáo tìm thấy ở những bệnh nhân bị STEMI, bệnh cơ tim do căng thẳng takotsubo và nhồi máu cơ tim type 2 do co thắt động mạch vành và sốc giảm thể tích máu. Ở những bệnh nhân STEMI có dấu hiệu vây cá mập, dấu hiệu này thường liên quan đến một vùng lớn bị thiếu máu cục bộ cơ tim do tắc nghẽn thân chung động mạch vành trái hoặc phần đầu của LAD. Các nghiên cứu gần đây cho thấy dấu hiệu vây cá mập trong STEMI là một yếu tố dự báo nguy cơ cao bị sốc tim, rung thất và tử vong trong bệnh viện và được báo cáo là xuất hiện ở 1,9% trong số tất cả các bệnh nhân bị STEMI trong một nhóm nghiên cứu. 3 Cơ chế sóng R hợp nhất với đoạn ST dốc xuống vẫn chưa rõ ràng và được suy đoán là có liên quan đến sự chậm lại đáng kể của dẫn truyền điện xuyên thành, do những thay đổi về nồng độ ion và sinh hóa trong các vùng lớn bị tổn thương cơ tim. 4
Theo hiểu biết của chúng tôi, đây là trường hợp đầu tiên có dấu hiệu vây cá mập với nguyên nhân xuất huyết dưới nhện. Mối liên quan giữa xuất huyết nội sọ và những thay đổi ECG đã được ghi chép đầy đủ, với các cuộc điều tra cho thấy sự kích thích giao cảm quá mức là cơ chế tiềm ẩn có thể xảy ra. Những thay đổi ECG được quan sát thấy trong xuất huyết nội sọ bao gồm sự xuất hiện của sóng U, bất thường sóng T, kéo dài khoảng QTc, sóng R cao, ST chênh xuống và nhịp tim chậm. 5
Trong những trường hợp xuất huyết nội sọ dẫn đến ngừng tim ngoại viện với đoạn ST chênh lên đồng thời, việc lựa chọn chiến lược can thiệp mạch vành qua da có thể làm trầm trọng thêm tình trạng xuất huyết và ảnh hưởng đến tiên lượng của bệnh nhân. Trường hợp này nhấn mạnh tầm quan trọng của việc đánh giá lâm sàng tỉ mỉ đối với những thay đổi đoạn ST và việc đưa bệnh lý nội sọ vào chẩn đoán phân biệt. Những manh mối lâm sàng gợi ý bệnh lý nội sọ trong bối cảnh những thay đổi đoạn ST bao gồm: không có cơn đau ngực trước các biến cố, những thay đổi ý thức đột ngột mà không hồi phục, không có nhịp có thể sốc được trong quá trình CPR và chuyển động vùng thành thất trái không tương thích của kết quả siêu âm tim.
CÁC ĐIỂM CẦN GHI NHỚ
- Ở những bệnh nhân có ngừng tim ngoại viện với phục hồi tuần hoàn tự nhiên và đoạn ST chênh lên dai dẳng, cần lưu ý các chẩn đoán phân biệt khác ngoài nhồi máu cơ tim cấp và cần các đo lường để loại trừ.
- Hiện tượng vây cá mập chủ yếu liên quan đến nhồi máu cơ tim hoặc bệnh cơ tim do căng thẳng takotsubo nhưng hiếm khi gặp trong xuất huyết nội sọ.
- Những thay đổi trên điện tâm đồ trong xuất huyết nội sọ có thể bắt chước nhiều thay đổi trên điện tâm đồ trong hội chứng vành cấp.
THÔNG TIN BÀI BÁO
Tác giả liên hệ: Po-Chih, Lin, MD, Division of Cardiology, Department of Internal Medicine, National Taiwan University Hospital, No. 7 Chung-Shan S Rd, Taipei, Taiwan (juipeter@gmail.com).
Xuất bản trực tuyến: 16/9/ 2024. doi:10.1001/jamainternmed.2024.2886
Xung đột lợi ích: Không có báo cáo
TÀI LIỆU THAM KHẢO
1. Byrne RA, Rossello X, Coughlan JJ, et al; ESC Scientific Document Group. 2023 ESC guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44(38):3720-3826. doi:10.1093/eurheartj/ehad191PubMedGoogle ScholarCrossref
2. Ekmekci A, Toyoshima H, Kwoczynski JK, Nagaya T, Prinzmetal M. Angina pectoris: V. giant R and receding S wave in myocardial ischemia and certain nonischemic conditions. Am J Cardiol. 1961;7:521-532. doi:10.1016/0002-9149(61)90510-0
PubMed Google Scholar Crossref
3. Schreiber A, Inciong K, Ji W, et al. A single-center retrospective study on the incidence and clinical significance of the electrocardiographic “triangular QRS-ST-T waveform” pattern*. Heart Lung. 2022;56:86-90. doi:10.1016/j.hrtlng.2022.06.018
PubMed Google Scholar Crossref
4. Park I, Kim YJ, Ahn S, Sohn CH, Seo DW, Kim WY. Subarachnoid hemorrhage mimicking ST-segment elevation myocardial infarction after return of spontaneous circulation. Clin Exp Emerg Med. 2015;2(4):260-263. doi:10.15441/ceem.15.012
PubMed Google Scholar Crossref
5. Biso S, Wongrakpanich S, Agrawal A, Yadlapati S, Kishlyansky M, Figueredo V. A review of neurogenic stunned myocardium. Cardiovasc Psychiatry Neurol. 2017;2017:5842182. doi:10.1155/2017/5842182
Các tin khác
- Thực phẩm siêu chế biến và sức khỏe tim mạch - chuyển hóa ( 10:23 - 20/09/2025 )
- Những thách thức trong Điện tâm đồ lâm sàng - Một Trường Hợp ST Chênh Lên Bí Ẩn ( 10:29 - 15/09/2025 )
- Bí Mật Mới Về Viêm Khớp Vảy Nến: Liệu Pháp Phối Hợp Có An Toàn Như Bạn Nghĩ? ( 14:33 - 06/09/2025 )
- Phẫu thuật Mitrofanoff: hơn 40 năm sau. ( 07:36 - 28/03/2025 )
- NUTCRACKER SYNDROME NHÂN MỘT TRƯỜNG HỢP LÂM SÀNG HIẾM GẶP ( 08:19 - 16/10/2024 )
- CHĂM SÓC GIẢM NHẸ SỚM BẰNG TELEHEALTH SO VỚI CHĂM SÓC GIẢM NHẸ SỚM TRỰC TIẾP TRÊN BỆNH NHÂN UNG THƯ PHỔI GIAI ĐOẠN TIẾN TRIỂN ( 09:01 - 12/10/2024 )
- BÁO CÁO CASE LÂM SÀNG SỎI TIẾT NIỆU DO ỐNG THÔNG JJ BỊ BỎ QUÊN ( 07:49 - 11/10/2024 )
- BÁO CÁO KẾT QUẢ BAN ĐẦU ĐẶT ỐNG THÔNG LỌC MÁU CÓ ĐƯỜNG HẦM TẠI BỆNH VIỆN TÂM TRÍ SÀI GÒN ( 13:42 - 01/10/2024 )
- GIẢ ĐỘT QUỴ TRONG KHI UỐNG RƯỢU ( 10:44 - 23/09/2024 )
- Đánh giá nghi ngờ dị ứng kháng sinh ( 13:48 - 19/09/2024 )