Liên hệ tuyển sinh
Hợp tác Quốc tế
GIẢ ĐỘT QUỴ TRONG KHI UỐNG RƯỢU
Nội dung bài được dịch từ bài Stroke-Like Episodes While Drinking Alcohol trong tạp chí Medcape, link truy cập https://reference.medscape.com/viewarticle/1001523?form=fpf
Lược dịch: Bs.Ck2. Lê Xuân Túy*
*Đại học Phan Châu Trinh
BỆNH SỬ
Một người đàn ông 42 tuổi, đã kết hôn và có hai con ở tuổi vị thành niên, đến gặp bác sĩ chăm sóc ban đầu để được đánh giá sau ba lần bị nói lắp và yếu cánh tay phải, mỗi lần kéo dài khoảng 12-24 giờ, trong tháng qua. Bệnh nhân được vợ đi cùng, người đã chứng kiến lần xảy ra gần đây nhất.
Bệnh nhân cho biết ngay trước lần đầu tiên, anh cảm thấy chóng mặt trong ngày nhưng không nhớ gì thêm về sự việc. Con trai của anh về nhà khoảng 3 giờ chiều sau một công việc mùa hè và nhận thấy bệnh nhân đang ngủ và dựa lưng vào ghế với vài chai bia trống rỗng bên cạnh, nhưng không đánh thức bệnh nhân. Khi vợ bệnh nhân về nhà, cô cũng để anh ngủ một vài giờ, sau đó yêu cầu anh thức dậy và đi lên giường ngủ. Lúc đó, lời nói của anh bị lắp bắp, cánh tay phải bị tê và anh không thể giơ tay lên. Anh nói rằng sẽ lên lầu, nhưng anh đã ở lại ghế cả đêm. Khi tỉnh dậy vào sáng hôm sau, lời nói của anh không còn bị lắp bắp và anh có thể cử động tay trở lại.
Lần thứ hai xảy ra khi bệnh nhân đang làm việc. Bệnh nhân cho biết đã chia sẻ vài lon bia với đồng nghiệp để cảm ơn họ đã đón anh đi làm chung xe trong ngày hôm đó. Sau khi uống bia, anh lại bị nói lắp và yếu cánh tay phải. Các giám sát viên đã đề nghị anh nghỉ ngơi trong xe tải cho đến khi sẵn sàng quay lại làm việc. Anh đã ngủ thiếp đi, và đồng nghiệp đưa anh về nhà sau khi ngày làm việc kết thúc. Anh có thể đi vào nhà, nhưng lời nói vẫn còn hơi lắp bắp và sức mạnh của cánh tay phải đã được cải thiện.
Lần thứ ba xảy ra khi anh ấy ở nhà cùng vợ vào một buổi tối cuối tuần. Sau khi uống vài lon bia, bệnh nhân gục xuống ghế và ngã xuống đất. Vợ anh đã gọi 911. Bệnh nhân được đưa vào khoa cấp cứu, nơi người ta ghi nhận anh bị nói lắp và yếu cánh tay phải. Anh được chụp CT não, khoảng 8 giờ sau khi sự việc bắt đầu. Anh bắt đầu hồi phục sau khi chụp CT, và kết quả cho thấy bình thường. Bệnh nhân được thông báo rằng anh có thể đã trải qua một cơn thiếu máu não thoáng qua (TIA). Anh được chỉ định chụp MRI não ngoại trú và được khuyên đi khám bác sĩ chăm sóc ban đầu.
Bệnh nhân đã chụp MRI não vào ngày hôm sau khi đến khoa cấp cứu. Anh mang theo phim chụp cũng như báo cáo kết quả đến buổi khám với bác sĩ chăm sóc ban đầu.
TIỀN SỬ
Bệnh nhân làm việc trong ngành xây dựng. Anh không hút thuốc và cho biết thường uống một hoặc hai lon bia ở nhà vài lần trong tuần. Anh cho biết gần đây uống nhiều hơn bình thường vì đang bị đau lưng tăng lên và căng cứng cơ, và bia giúp anh thư giãn. Sau khi làm việc, anh cũng đã sử dụng thuốc giãn cơ của cha mình, loại thuốc được kê đơn để điều trị đau lưng dưới do viêm khớp, và đã để lại tại nhà bệnh nhân.
Bệnh nhân có tiền sử bệnh chàm, anh sử dụng kem bôi khi cần. Về tiền sử gia đình: mẹ anh bị bệnh tim, và như đã đề cập, cha anh bị viêm khớp. Anh chị em và con cái của anh đều khỏe mạnh, không có tiền sử bệnh lý.
KHÁM LÂM SÀNG
Bệnh nhân tỉnh táo, nhận thức được về người, địa điểm và thời gian; không có đau cấp tính và hợp tác tốt.
Dấu hiệu sinh tồn:
Nhiệt độ: 98.6 °F
Mạch: 72 nhịp/phút
Nhịp thở: 18 lần/phút
Huyết áp: 130/60 mmHg
Da: Không có gì bất thường; không có sự đổi màu da, bầm tím, vết thương hoặc phát ban. Khám hô hấp: Âm phổi bình thường và rõ ràng, không có khò khè. Khám tim: Nhịp tim và nhịp đập đều, không có tiếng thổi tim. Tay chân: Không phù, mạch đập bình thường. Khám bụng: Bụng mềm, không đau, không căng chướng; âm ruột bình thường. Khám thần kinh: Sức mạnh bình thường ở cả bốn chi, dáng đi bình thường. Cảm giác, phản xạ, và sự phối hợp đều bình thường. Khám dây thần kinh sọ bình thường.
CẬN LÂM SÀNG
CBC (Công thức máu toàn phần) và điện giải: Bình thường
CT não: Bình thường
MRI não: Có một vùng nhỏ bị teo ở khu vực thùy trán - đỉnh trái.
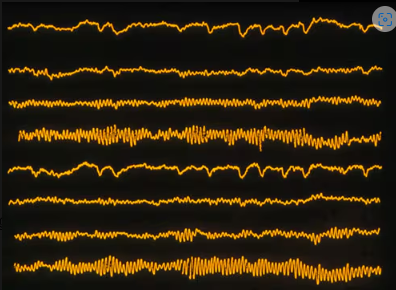
Điện não đồ (EEG): Bình thường (Hình 1).
CHẨN ĐOÁN LÀ GÌ ?
A.Co giật
B.Cơn thiếu máu não thoáng qua (TIA)
C.Đột quỵ
D.Co giật không do động kinh tâm lý (PNES)
THẢO LUẬN :
Bệnh nhân này có khả năng đã trải qua các cơn co giật, sau đó là yếu khu trú hậu cơn (postictal), đôi khi được gọi là liệt Todd. Mô hình triệu chứng này cho thấy các cơn co giật khởi phát khu trú. Kết quả MRI não của bệnh nhân phù hợp với tiền sử chấn thương sọ não, có thể là ổ gây co giật, và nó tương ứng với các triệu chứng của anh ấy. Không có bằng chứng về đột quỵ trên MRI não (Hình 2)
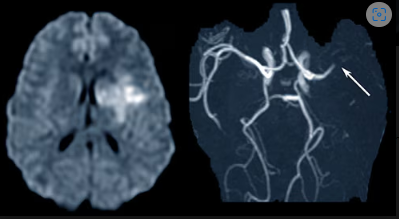
Hình 2: Đột quỵ cấp.
Cơn thiếu máu não thoáng qua (TIA) nên được xem xét trong chẩn đoán phân biệt khi bệnh nhân có các triệu chứng thần kinh thoáng qua. Thông thường, TIA chỉ kéo dài vài phút hoặc tối đa vài giờ, không điển hình như thời gian các triệu chứng của bệnh nhân này. Ngoài ra, việc xuất hiện các triệu chứng giống nhau trong hơn hai lần riêng biệt làm cho chẩn đoán TIA ít có khả năng hơn. Dựa trên kết quả CT não bình thường và không có dấu hiệu nhồi máu cấp trên MRI não trong vòng 24 giờ sau khi khởi phát triệu chứng, khả năng bệnh nhân bị đột quỵ là thấp. Những thay đổi trên MRI não phù hợp với chấn thương trước đây, không phải là đột quỵ cấp tính hoặc bán cấp. Hơn nữa, mô hình triệu chứng tái phát với sự hồi phục gián đoạn không phù hợp với đột quỵ.
Co giật không do động kinh tâm lý (PNES) là những đợt có các triệu chứng giống cơn co giật nhưng là do nguyên nhân khác ngoài cơn co giật động kinh. Các cơn PNES thường không kéo dài và thường được đặc trưng bởi sự rung lắc và giật mạnh ở các chi. Nhiều người bị co giật động kinh cũng có thể trải qua các cơn PNES. PNES thường liên quan đến lợi ích thứ cấp, chẳng hạn như sự đồng cảm, sự chú ý, hoặc được tạo điều kiện công việc. Mặc dù bệnh nhân có được lợi ích thứ cấp khi được nghỉ làm trong một trong những lần xảy ra cơn, ít nhất một trong các cơn xảy ra khi anh ở một mình, điều này không phổ biến với PNES.
Mặc dù sự khác biệt giữa cơn thiếu máu não thoáng qua (TIA) và cơn co giật có thể rõ ràng trong sách giáo khoa, nhưng việc phân biệt hai tình trạng này có thể gặp nhiều thách thức trong thực hành lâm sàng. Cơn co giật có thể biểu hiện với nhiều triệu chứng, bao gồm các chuyển động không tự chủ, thay đổi ý thức, rối loạn ngôn ngữ, và các khoảng thời gian ngắn không nhận thức hoặc không đáp ứng. Thông thường, các bác sĩ không trực tiếp chứng kiến các cơn co giật của bệnh nhân vì chúng thường tự hết trước khi bệnh nhân có thể tiếp cận sự chăm sóc y tế. Trong trường hợp này, bệnh nhân có các triệu chứng dư thừa hậu cơn, vốn thường là điển hình của các triệu chứng đột quỵ hoặc TIA.
Co giật khởi phát khu trú bắt đầu từ một vùng trong não, được mô tả là ổ co giật, và có thể lan rộng hoặc không trở thành cơn co giật toàn thể. Các triệu chứng có thể bao gồm các chuyển động cơ hoặc thay đổi ý thức, và các triệu chứng ban đầu thường tương quan với vị trí của ổ co giật. Các cơn co giật khởi phát từng phần mới xuất hiện ở tuổi trưởng thành có thể xảy ra do tổn thương não gây ra bởi chấn thương đầu, đột quỵ, xuất huyết não, hoặc u não. Các cơn co giật sau chấn thương có thể bắt đầu ngay tại thời điểm xảy ra chấn thương đầu hoặc có thể khởi phát sau giai đoạn cấp tính, thậm chí nhiều năm sau chấn thương ban đầu.
Yếu sau cơn (postictal), còn được gọi là liệt Todd, là một triệu chứng sau cơn co giật thường tương quan với ổ co giật khi nó xảy ra ngay sau cơn co giật khởi phát khu trú. Bệnh nhân cũng có thể bị liệt Todd sau cơn co giật toàn thể co cứng-co giật. Tiền sử đột quỵ, tổn thương nội sọ khu trú hoặc các cơn co giật liên quan đến người bệnh lớn tuổi có thể làm tăng nguy cơ mắc liệt Todd. Bệnh nhân này không nhớ lại bất kỳ hoạt động co giật nào và các cơn co giật của anh chưa bao giờ được chứng kiến. Có khả năng các cơn co giật của anh rất ngắn, chỉ kéo dài vài giây đến vài phút.
CHẨN ĐOÁN VÀ BỆNH LÝ KÈM THEO
Chẩn đoán phân biệt của các triệu chứng yếu khu trú và nói lắp theo từng đợt bao gồm cơn thiếu máu não thoáng qua (TIA), co giật, ngộ độc, tác dụng phụ của thuốc, bệnh đa xơ cứng, đau nửa đầu, và nguyên nhân tâm lý. Thông thường, những bệnh nhân có các triệu chứng này sẽ được thăm khám trong bối cảnh cấp cứu. Những bệnh nhân như trường hợp này, có các triệu chứng tái phát với sự hồi phục hoàn toàn giữa các đợt, có thể được giới thiệu đến bác sĩ chăm sóc ban đầu sau khi được xác định là ổn định trong bối cảnh cấp cứu. Những bệnh nhân có sự hồi phục hoàn toàn có thể không được thăm khám trong khoa cấp cứu mà đến bác sĩ chăm sóc ban đầu để đánh giá ban đầu.
Khám lâm sàng là một thành phần quan trọng trong quá trình chẩn đoán các triệu chứng thần kinh theo từng đợt. Khi các triệu chứng do đột quỵ hoặc bệnh đa xơ cứng gây ra, thường có các dấu hiệu thiếu hụt thần kinh trên lâm sàng, chẳng hạn như yếu cơ, tăng phản xạ gân xương (hyperreflexia) và thay đổi cảm giác. Bệnh lý rễ thần kinh (radiculopathy), bệnh thần kinh ngoại biên (neuropathy), và bệnh cơ (myopathy) có thể gây ra các dấu hiệu trên khám lâm sàng như giảm cảm giác và yếu cơ hoặc cứng cơ.
Bệnh nhân bị động kinh khởi phát khu trú kèm liệt sau cơn (postictal) có thể có kết quả khám lâm sàng bình thường giữa các cơn co giật hoặc có thể có yếu cơ, thay đổi phản xạ, hoặc thiếu hụt cảm giác giữa các cơn do các tổn thương não nền gây ra cơn co giật khu trú.
Bệnh nhân có cơn co giật khu trú do tổn thương não gây ra bởi chấn thương có thể có bằng chứng về ổ co giật trên kết quả EEG trong cơn hoặc giữa các cơn, hoặc họ có thể có kết quả EEG bình thường khi không xảy ra cơn co giật. Một bệnh nhân có các triệu chứng hậu cơn có thể cho thấy dấu hiệu của sự chậm bất đối xứng hoặc các thay đổi khác có thể được phát hiện qua xét nghiệm EEG trong giai đoạn hậu cơn. Bệnh nhân này đã thực hiện EEG khi hoàn toàn không có triệu chứng, giai đoạn ít có khả năng phát hiện thay đổi trên EEG nhất.
Khi được hỏi về chấn thương đầu trong quá khứ, bệnh nhân nhớ lại rằng anh đã ngã từ thang vài năm trước và bị đau đầu trong khoảng một tháng sau đó. Anh cũng cho biết trong vài năm qua, anh đã vài lần va đầu vào trần nhà khi làm việc và bị đau đầu trong vài ngày sau đó. Anh không tìm kiếm sự chăm sóc y tế sau bất kỳ sự cố nào.
Chẩn đoán được đưa ra dựa trên tiền sử lâm sàng và các xét nghiệm chẩn đoán.
Bệnh nhân bị động kinh sau chấn thương có thể có các bệnh kèm theo được cho là liên quan đến chấn thương não. Chấn thương đầu có thể làm tăng nguy cơ mắc các rối loạn tâm trạng, đau đầu, ù tai, bệnh Parkinson, bệnh Alzheimer và các loại sa sút trí tuệ khác.
Phòng ngừa và Điều trị Co giật Sau Chấn Thương
Động kinh sau chấn thương không được coi là có thể phòng ngừa khi bệnh nhân đã trải qua chấn thương đầu. Tuy nhiên, một số nghiên cứu gần đây chỉ ra rằng việc sử dụng thuốc chống động kinh dự phòng có thể là một can thiệp sớm tiềm năng giúp giảm khả năng phát triển động kinh sau chấn thương. Trong trường hợp này, bệnh nhân đã không tìm kiếm sự chăm sóc y tế sau chấn thương đầu, vì vậy can thiệp sớm không thể thực hiện. MRI có thể đã cho thấy các dấu hiệu của chấn thương não vào thời điểm xảy ra một trong những sự cố chấn thương của anh ấy (Hình 3).
Hầu hết các bệnh nhân bị động kinh sau chấn thương cần sử dụng thuốc chống động kinh để phòng ngừa co giật.
Phòng ngừa co giật là biện pháp phòng ngừa hiệu quả nhất đối với liệt sau cơn. Người ta tin rằng triệu chứng này không gây hại và được gây ra bởi sự bất thường trong tưới máu não sau cơn co giật.
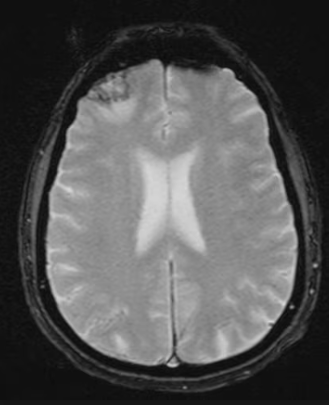
Hình 3: Thay đổi do chấn thương đầu được thấy trên MRI não.
DIỄN TIẾN BỆNH NHÂN :
Bệnh nhân này được thông báo rằng anh có thể đang trải qua các cơn co giật do chấn thương não, và các cơn co giật có thể đã bị kích hoạt bởi việc sử dụng rượu và thuốc giãn cơ. Anh được khuyên ngừng hoàn toàn việc dùng thuốc giãn cơ và uống rượu. Bệnh nhân và vợ đã được giải thích về các yếu tố kích hoạt co giật như thiếu ngủ. Anh được khuyên không lái xe cho đến khi có cuộc hẹn tái khám với bác sĩ chuyên khoa thần kinh. Bác sĩ chăm sóc ban đầu cũng nêu lên khả năng sử dụng thuốc chống động kinh nếu các cơn co giật vẫn tiếp diễn ngay cả khi anh ngừng sử dụng rượu và thuốc giãn cơ.
Bệnh nhân cho biết gần đây anh đã tăng lượng rượu tiêu thụ do khả năng chịu đựng của mình tăng lên. Anh đồng ý ngừng uống rượu nhưng bày tỏ lo ngại về cơn đau lưng. Anh giải thích rằng anh không nghĩ mình có thể chịu đựng được sự khó chịu sau khi làm việc mà không dùng thuốc giãn cơ. Trong buổi khám này, rõ ràng là anh chưa bao giờ tìm kiếm sự chăm sóc y tế cho tình trạng cứng cơ của mình. Anh không có triệu chứng của bệnh lý rễ thần kinh (radiculopathy) hoặc bệnh cơ (myopathy), và kết quả khám không cho thấy dấu hiệu của các tình trạng này. Bác sĩ đã chỉ định chụp X-quang cột sống thắt lưng và giới thiệu anh đến vật lý trị liệu.
Kết quả X-quang bình thường. Bệnh nhân đã bắt đầu vật lý trị liệu và quay lại tái khám sau hai buổi. Anh báo cáo rằng buổi đầu tiên là chẩn đoán và anh đã bắt đầu các bài tập trong buổi thứ hai. Chuyên viên vật lý trị liệu đã kê các bài tập về nhà và gợi ý rằng bệnh nhân nên sử dụng miếng đệm nhiệt hoặc tắm nước ấm sau khi làm việc. Bệnh nhân chưa bắt đầu thực hiện theo lời khuyên này nhưng đồng ý rằng đó có thể là một ý tưởng hay.
Bệnh nhân được chỉ định làm điện não đồ (EEG) sau khi bị thiếu ngủ, và kết quả trở lại bình thường. Anh không có thêm cơn co giật nào và được thông báo rằng nếu anh có thể tránh hoàn toàn việc uống rượu và dùng thuốc giãn cơ, và không trải qua thêm bất kỳ cơn co giật nào, thì sẽ không cần phải dùng thuốc chống động kinh.
Trong lần tái khám một năm sau, cả bệnh nhân và vợ anh đều cho biết rằng anh không còn bị thêm cơn co giật nào nữa. Anh giải thích rằng anh không thể tiếp tục tham gia vật lý trị liệu vì bảo hiểm chỉ chi trả cho năm buổi, nhưng anh vẫn đang thực hiện các bài tập tại nhà và thường xuyên sử dụng đệm nhiệt sau khi làm việc.
CÂU HỎI :
Câu 1. Làm thế nào các bác sĩ có thể chẩn đoán liệt sau cơn (postictal paralysis)?
A.Nếu các triệu chứng kéo dài hơn 1 giờ, tình trạng này sẽ được chẩn đoán là liệt sau cơn thay vì TIA.
B.Cần có cơn co giật được chứng kiến để chẩn đoán liệt sau cơn.
C.Chẩn đoán được đưa ra khi có bằng chứng về sự chậm lại khu trú trên EEG.
D.Tình trạng này thường được chẩn đoán dựa trên tiền sử lâm sàng của bệnh nhân.
Liệt sau cơn (postictal paralysis) được chẩn đoán dựa trên tiền sử lâm sàng của bệnh nhân, vì thường có tiền sử cơn co giật trước khi xuất hiện các triệu chứng hậu cơn. Các triệu chứng liệt Todd sau cơn có thể kéo dài từ vài phút đến vài ngày hoặc lâu hơn. Thông thường, TIA chỉ kéo dài trong vài phút, nhưng thời gian không phải là yếu tố chính để phân biệt hai tình trạng này.
Nhiều bệnh nhân bị liệt sau cơn trải qua cơn co giật không được chứng kiến, và không phải lúc nào cũng có thể thực hiện EEG khi các triệu chứng hậu cơn đang xảy ra.
Câu 2. Bệnh nhân trưởng thành bị động kinh sau chấn thương có nguy cơ gia tăng đối với tình trạng nào?
A.Rối loạn nhịp tim
B.Sa sút trí tuệ (Dementia)
C.Đa xơ cứng
D.Loạn dưỡng cơ
Chấn thương đầu làm tăng nguy cơ mắc bệnh sa sút trí tuệ. Thường thì, khi chấn thương đầu đủ nghiêm trọng để gây ra các cơn co giật muộn, nó cũng có thể góp phần làm tăng nguy cơ mắc các rối loạn thoái hóa thần kinh như bệnh não do chấn thương mãn tính (chronic traumatic encephalopathy).
Rối loạn nhịp tim là do bệnh tim gây ra. Đa xơ cứng là một rối loạn thần kinh tự miễn, và loạn dưỡng cơ là một rối loạn thần kinh cơ di truyền. Những tình trạng này không liên quan đến chấn thương đầu hoặc động kinh sau chấn thương.
Các tin khác
- Thực phẩm siêu chế biến và sức khỏe tim mạch - chuyển hóa ( 10:23 - 20/09/2025 )
- Những thách thức trong Điện tâm đồ lâm sàng - Một Trường Hợp ST Chênh Lên Bí Ẩn ( 10:29 - 15/09/2025 )
- Bí Mật Mới Về Viêm Khớp Vảy Nến: Liệu Pháp Phối Hợp Có An Toàn Như Bạn Nghĩ? ( 14:33 - 06/09/2025 )
- Phẫu thuật Mitrofanoff: hơn 40 năm sau. ( 07:36 - 28/03/2025 )
- NUTCRACKER SYNDROME NHÂN MỘT TRƯỜNG HỢP LÂM SÀNG HIẾM GẶP ( 08:19 - 16/10/2024 )
- CHĂM SÓC GIẢM NHẸ SỚM BẰNG TELEHEALTH SO VỚI CHĂM SÓC GIẢM NHẸ SỚM TRỰC TIẾP TRÊN BỆNH NHÂN UNG THƯ PHỔI GIAI ĐOẠN TIẾN TRIỂN ( 09:01 - 12/10/2024 )
- BÁO CÁO CASE LÂM SÀNG SỎI TIẾT NIỆU DO ỐNG THÔNG JJ BỊ BỎ QUÊN ( 07:49 - 11/10/2024 )
- BÁO CÁO KẾT QUẢ BAN ĐẦU ĐẶT ỐNG THÔNG LỌC MÁU CÓ ĐƯỜNG HẦM TẠI BỆNH VIỆN TÂM TRÍ SÀI GÒN ( 13:42 - 01/10/2024 )
- TRƯỜNG HỢP ST CHÊNH LÊN Ở MỘT PHỤ NỮ NGỪNG TIM NGOẠI VIỆN ( 07:56 - 24/09/2024 )
- Đánh giá nghi ngờ dị ứng kháng sinh ( 13:48 - 19/09/2024 )