Liên hệ tuyển sinh
Hợp tác Quốc tế
SỐT, PHÁT BAN VÀ KHÓ THỞ Ở BỆNH NHÂN LỚN TUỔI
Nội dung bài được dịch từ bài "Fever, Rash, and Shortness of Breath in a 69-year-old, bài được đăng trên tạp chí JAMA, link truy cập bài: Tại đây
TÓM TẮT :
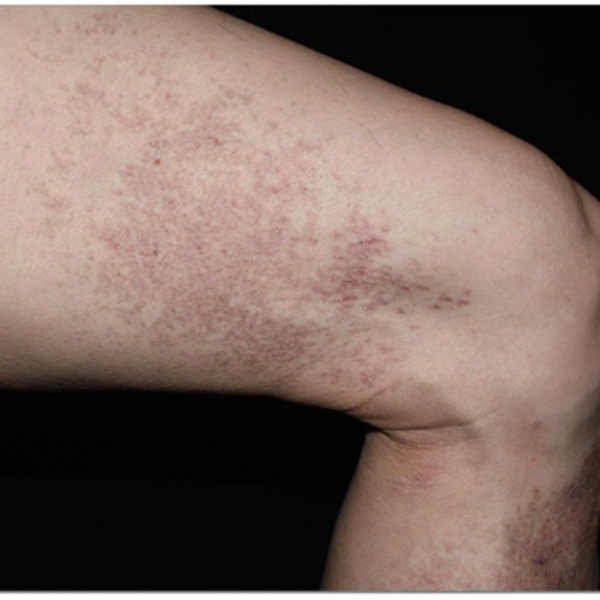
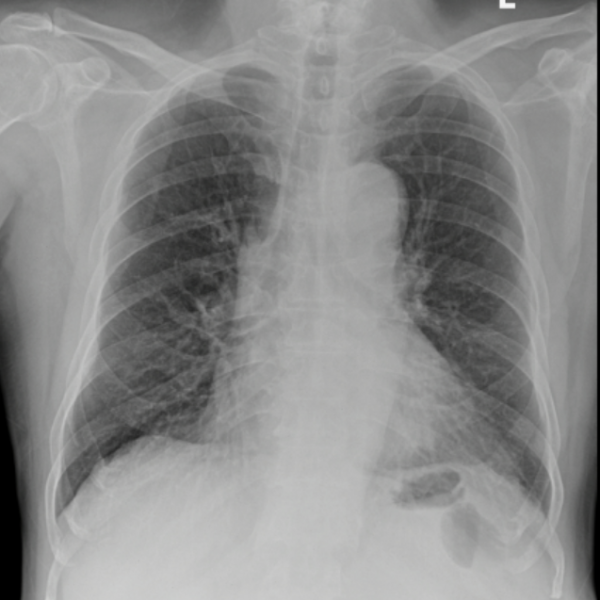
Một người đàn ông 69 tuổi đến phòng khám nội cơ xương khớp sau 3 tuần nhập viện vì sốt, mệt mỏi, phát ban, sưng quanh hốc mắt phải và khó thở. Đây là lần điều trị nội trú thứ năm của anh trong vòng 3 năm qua vì những triệu chứng tương tự. Trong lần nhập viện gần đây, bệnh nhân có các ban và mảng ban xuất huyết ở hai chi dưới (Hình, bảng bên trái). Xét nghiệm trong phòng thí nghiệm cho thấy số lượng bạch cầu là 2,9 × 103 /μL (tham khảo, 4,2- 10,8 ×103 /μL); thể tích tiểu thể trung bình, 96,1fL (tham khảo, 80-96 fL); mức huyết sắc tố, 12,4 mg/dL (tham khảo, 14,0-18,0 mg/dL); và số lượng tiểu cầu bình thường. Mức protein phản ứng C là 270mg/L (tham khảo, 0-5mg/L) và tốc độ máu lắng là 98mm/h (tham khảo, 0-20 mm/h). Kết quả xét nghiệm kháng thể kháng nhân và tự kháng thể tế bào chất kháng bạch cầu trung tính là giảm. Chụp cắt lớp vi tính ngực cho thấy nhiều nốt phổi nhỏ hai bên (Hình, bảng bên phải). Hình ảnh cộng hưởng từ của não cho thấy cơ thẳng dưới hai bên mở rộng với những thay đổi viêm nhẹ dọc theo cơ ngoại nhãn và dây thần kinh thị giác. Sinh thiết da cho thấy thâm nhiễm bạch cầu trung tính quanh mạch máu phù hợp với viêm mạch máu tế bào bạch cầu. Trong lần nhập viện gần đây nhất, ông được điều trị bằng methylprednisolone tiêm tĩnh mạch (40 mg hai lần mỗi ngày) trong 5 ngày và xuất viện bằng prednisone đường uống (40 mg mỗi ngày) trong 4 tuần. Trước đó, bệnh nhân bị tràn dịch màng ngoài tim, màng phổi và thâm nhiễm phổi. Sinh thiết màng ngoài tim cho thấy viêm màng ngoài tim tổ chức và sinh thiết phổi cho thấy viêm phổi tổ chức ẩn, với vết IgG4 âm tính. Kết quả sinh thiết tủy xương, bao gồm đo tế bào theo dòng chảy và xét nghiệm di truyền tế bào, được thực hiện 18 tháng trước khi có biểu hiện hiện tại đều bình thường.
Tại phòng khám , nhiệt độ của ông là 36.4 °C (97.5 °F); huyết áp là 149/66 mm Hg; nhịp tim là 90 lần/phút; và bão hòa oxy là98% không khí phòng. Các phát hiện trong khám lâm sàng là bình thường.
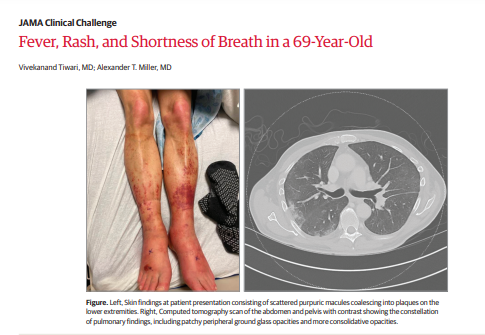
Hình trái : Biểu hiện trên da khi bệnh nhân đến khám bao gồm các ban xuất huyết rải rác kết hợp lại thành mảng ở chi dưới.
Bên phải: Chụp cắt lớp vi tính vùng bụng và xương chậu với độ tương phản cho thấy các dấu hiệu ở phổi, bao gồm các đám mờ hình kính mờ ở ngoại vi loang lổ và các đám mờ đậm đặc hơn.
CHẨN ĐOÁN
Hội chứng VEXAS (Vacuoles, E1-ubiquitin-activating enzyme, X-linked, autoinflammatory, somatic).
Chìa khóa để chẩn đoán chính xác là nhận ra rằng các đợt sốt và viêm tái phát ảnh hưởng đến da, phổi và các cơ quan khác cũng như thiếu máu hồng cầu to là đặc trưng của hội chứng VEXAS.
THẢO LUẬN
Báo cáo lần đầu tiên vào năm 2020, hội chứng VEXAS là một căn bệnh hiếm gặp do biến thể gen UBA1 trong các tế bào tiền thân tạo máu gây ra (1). Các biến thể gen UBA1 làm giảm chức năng của enzyme UBA1, tạo điều kiện thuận lợi cho quá trình phổ biến pro-tein, một quá trình biến đổi sau dịch mã rất cần thiết cho tín hiệu tế bào và thoái hóa protein. Bệnh nhân mắc hội chứng VEXAS trải qua tình trạng tự viêm, đặc trưng bởi các đợt viêm tái phát ở nhiều cơ quan khác nhau(2). Các biến thể gen UBA1 có liên kết với X, do đó hội chứng VEXAS chỉ được báo cáo ở nam giới hoặc ở phụ nữ có nhiễm sắc thể đơn sắc X ( Hội chứng Turner)(3).Là một biến thể gen soma, nó không được di truyền và hội chứng VEXAS chủ yếu ảnh hưởng đến những người trên 50 tuổi(4).Tỷ lệ mắc hội chứng VEXAS là không chắc chắn.
Một nghiên cứu gần đây về giải trình tự exome trên DNA chiết xuất từ máu ngoại biên đã báo cáo rằng cứ 4269 nam giới trên 50 tuổi thì có 1 biến thể UBA1 liên quan đến hội chứng VEXAS, mặc dù không phải tất cả bệnh nhân đều có các triệu chứng của hội chứng VEXAS(4). Biểu hiện lâm sàng của hội chứng VEXAS là có thể thay đổi và bao gồm các tổn thương da (ví dụ: viêm mạch máu ở da, viêm da bạch cầu trung tính, ban đỏ), sốt tái phát, sụt cân, viêm tinh hoàn, gan lách to, các biểu hiện ở mắt (ví dụ: viêm quỹ đạo, viêm màng bồ đào, viêm củng mạc, viêm thượng củng mạc), mất thính giác thần kinh và viêm khớp(2,5). Khoảng 40% đến 60% bệnh nhân bị thuyên tắc huyết khối và có tới 77% có thâm nhiễm phổi khi chụp cắt lớp vi tính(6). Bệnh nhân mắc hội chứng VEXAS cũng thường được chẩn đoán mắc hội chứng Sweet, viêm động mạch tế bào khổng lồ, viêm đa động mạch nút, viêm đa sụn tái phát, hội chứng rối loạn sinh tủy và đa u tủy(1,3,5). Hội chứng VEXAS nên được xem xét ở nam giới có hội chứng viêm mũi khởi phát muộn, không được chẩn đoán và có các bất thường về huyết học liên quan.
Các dấu hiệu viêm tăng cao (mức protein phản ứng C, tốc độ máu lắng) và thiếu máu hồng cầu to là những phát hiện điển hình trong phòng thí nghiệm. Giảm bạch cầu xảy ra ở khoảng 80% và giảm tiểu cầu ở 50% bệnh nhân mắc hội chứng VEXAS(2). Khi sinh thiết tủy xương, hơn 10% không bào tế bào chất trong các tế bào tiền thân my-eloid và hồng cầu là dấu hiệu cho xét nghiệm UBA1(2). Chẩn đoán hội chứng VEXAS được thực hiện bằng cách xác định UBA1 các biến thể gen với trình tự DNA dựa trên phản ứng chuỗi polymerase được chiết xuất từ máu ngoại vi, tủy xương hoặc mô nhúng parafin cố định bằng formalin ở bệnh nhân có các triệu chứng đặc trưng của hội chứng VEXAS(7,8). Trong trường hợp không có các thử nghiệm nghiêm ngặt, corticosteroid thường là điều trị đầu tay. Các thử nghiệm về các thuốc không chứa steroid như thuốc ức chế tocili-zumab, azacitidine, Janus kinase (JAK) và ghép tế bào gốc dị sinh đã bao gồm một số lượng rất nhỏ bệnh nhân và cho kết quả khác nhau với tỷ lệ tác dụng phụ cao (ví dụ như viêm phổi, huyết khối tắc mạch) ). Vì vậy, việc điều trị nên được cá nhân hóa(9,10).
Những bệnh nhân được chẩn đoán mắc hội chứng VEXAS có tỷ lệ sống sót sau 5 năm là khoảng 63%(6) và những người mắc biến thể p.Met41Val có tỷ lệ sống sót trung bình là 9 năm sau khi khởi phát triệu chứng (8).
KẾT QUẢ
Trình tự DNA thế hệ tiếp theo dựa trên phản ứng chuỗi polymerase từ mẫu tủy xương trước đó của bệnh nhân đã xác định được biến thể gen UBA1 gây bệnh, UBA1 c.121A>G (p.Met41Val), xác định chẩn đoán hội chứng VEXAS. Ngoài predni-sone (20 mg) hàng ngày, bệnh nhân được kê tocilizumab tiêm dưới da hàng tuần (162 mg), được ngưng dùng sau 4 tháng do giảm bạch cầu và viêm mạch máu da tái phát ở chân. Bệnh nhân không muốn đăng ký tham gia thử nghiệm lâm sàng và từ chối đánh giá về việc ghép tế bào gốc tạo máu đồng loại. Mười tháng sau khi nhập viện, bệnh nhân dùng prednisone (15 mg) hàng ngày và kết quả khám thực thể là bình thường.
TÀI LIỆU THAM KHẢO
1. Beck DB, Ferrada MA, Sikora KA, et al. Somatic mutations in UBA1 and severe adult-onset autoinflammatory disease. N Engl J Med. 2020;383(27):2628-2638. doi:10.1056/NEJMoa2026834
2. Kucharz EJ. VEXAS syndrome: a newly discovered systemic rheumatic disorder.Reumatologia. 2023;61(2):123-129. doi:10.5114/reum/163090
3. Stubbins RJ, McGinnis E, Johal B, et al. VEXAS syndrome in a female patient with constitutional 45,X (Turner syndrome). Haematologica. 2022;107(4):1011-1013. doi:10.3324/haematol.2021.280238
4. Beck DB, Bodian DL, Shah V, et al. Estimatedprevalence and clinical manifestations of UBA1 variants associated with VEXAS syndrome in a clinical population.JAMA. 2023;329(4):318-324. doi:10.1001/jama.2022.24836
5. Grayson PC, Patel BA, Young NS. VEXAS syndrome. Blood. 2021;137(26):3591-3594. doi:10.1182/blood.2021011455
6. Ferrada MA, Sikora KA, Luo Y, et al. Somatic mutations in UBA1 define a distinct subset of relapsing polychondritis patients with VEXAS.Arthritis Rheumatol. 2021;73(10):1886-1895. doi:10. 1002/art.41743
7. Koster MJ, Warrington KJ. VEXAS within the spectrum of rheumatologic disease. Semin Hematol. 2021;58(4):218-225. doi:10.1053/j.seminhematol.2021.10.002
8. Boyadzhieva Z, Ruffer N, Kötter I, Krusche M.How to treat VEXAS syndrome: a systematic review on effectiveness and safety of current treatment strategies. Rheumatology (Oxford). doi:10.1093/ rheumatology/kead240
9. Heiblig M, Ferrada MA, Gerfaud-Valentin M,et al. Clinical efficacy of JAK inhibitors in patients with Vexas syndrome: a multicenter retrospective study. Blood. 2021;138(suppl 1):2608. doi:10.1182/blood-2021-150394
10. Ferrada MA, Savic S, Cardona DO, et al.Translation of cytoplasmic UBA1 contributes to VEXAS syndrome pathogenesis. Blood. 2022;140(13):1496-1506. doi:10.1182/blood.2022016985
Các tin khác
- Thực phẩm siêu chế biến và sức khỏe tim mạch - chuyển hóa ( 10:23 - 20/09/2025 )
- Những thách thức trong Điện tâm đồ lâm sàng - Một Trường Hợp ST Chênh Lên Bí Ẩn ( 10:29 - 15/09/2025 )
- Bí Mật Mới Về Viêm Khớp Vảy Nến: Liệu Pháp Phối Hợp Có An Toàn Như Bạn Nghĩ? ( 14:33 - 06/09/2025 )
- Phẫu thuật Mitrofanoff: hơn 40 năm sau. ( 07:36 - 28/03/2025 )
- NUTCRACKER SYNDROME NHÂN MỘT TRƯỜNG HỢP LÂM SÀNG HIẾM GẶP ( 08:19 - 16/10/2024 )
- CHĂM SÓC GIẢM NHẸ SỚM BẰNG TELEHEALTH SO VỚI CHĂM SÓC GIẢM NHẸ SỚM TRỰC TIẾP TRÊN BỆNH NHÂN UNG THƯ PHỔI GIAI ĐOẠN TIẾN TRIỂN ( 09:01 - 12/10/2024 )
- BÁO CÁO CASE LÂM SÀNG SỎI TIẾT NIỆU DO ỐNG THÔNG JJ BỊ BỎ QUÊN ( 07:49 - 11/10/2024 )
- BÁO CÁO KẾT QUẢ BAN ĐẦU ĐẶT ỐNG THÔNG LỌC MÁU CÓ ĐƯỜNG HẦM TẠI BỆNH VIỆN TÂM TRÍ SÀI GÒN ( 13:42 - 01/10/2024 )
- TRƯỜNG HỢP ST CHÊNH LÊN Ở MỘT PHỤ NỮ NGỪNG TIM NGOẠI VIỆN ( 07:56 - 24/09/2024 )
- GIẢ ĐỘT QUỴ TRONG KHI UỐNG RƯỢU ( 10:44 - 23/09/2024 )