Liên hệ tuyển sinh
Hợp tác Quốc tế
CHĂM SÓC GIẢM NHẸ SỚM BẰNG TELEHEALTH SO VỚI CHĂM SÓC GIẢM NHẸ SỚM TRỰC TIẾP TRÊN BỆNH NHÂN UNG THƯ PHỔI GIAI ĐOẠN TIẾN TRIỂN
Joseph A. Greer, PhD1,2; Jennifer S. Temel, MD2,3; Areej El-Jawahri, MD2,3; et al
Lượt dịch: BS. Phạm Thị Xuân Lộc - Bệnh viện Đại học Phan Châu Trinh
Nội dung bài được lược dịch từ tạp chí JAMA: Telehealth vs In-Person Early Palliative Care for Patients With Advanced Lung Cancer, bạn đọc muốn tham khảo fulltext xin click chuột tại đây
Một thử nghiệm lâm sàng ngẫu nhiên đa địa điểm
Những điểm chính
Câu hỏi Liệu việc chăm sóc giảm nhẹ sớm thông qua video được bảo mật, so với chăm sóc giảm nhẹ trực tiếp, có hiệu quả tương đương đối với chất lượng cuộc sống của bệnh nhân ung thư phổi giai đoạn tiến triển hay không?
Phát hiện Trong thử nghiệm so sánh hiệu quả ngẫu nhiên này trên 1250 người lớn mắc bệnh ung thư phổi giai đoạn tiến triển đang được chăm sóc tại 22 cơ sở ở Hoa Kỳ, những bệnh nhân được chỉ định nhận chăm sóc giảm nhẹ sớm thông qua các cuộc thăm khám video đã báo cáo số điểm chất lượng cuộc sống vào tuần thứ 24 tương đương với những bệnh nhân được chỉ định chăm sóc giảm nhẹ trực tiếp.
Ý nghĩa Các phát hiện nhấn mạnh đến tiềm năng làm tăng cơ hội tiếp cận đối với dịch vụ chăm sóc giảm nhẹ sớm dựa trên bằng chứng thông qua dịch vụ chăm sóc sức khỏe từ xa.
Tóm tắt
Tầm quan trọng Nhiều nghiên cứu cho thấy chăm sóc giảm nhẹ sớm có thể cải thiện chất lượng cuộc sống và cải thiện các kết quả quan trọng khác ở bệnh nhân ung thư giai đoạn tiến triển và người chăm sóc, mặc dù phần lớn trong số họ không được tiếp cận với mô hình chăm sóc dựa trên bằng chứng này.
Mục tiêu Đánh giá liệu việc cung cấp dịch vụ chăm sóc giảm nhẹ sớm thông qua video được bảo mật, khi so với chăm sóc giảm nhẹ bởi thăm khám trực tiếp, có tác dụng tương đương đến chất lượng cuộc sống ở bệnh nhân ung thư phổi không tế bào nhỏ (NSCLC) giai đoạn tiến triển hay không.
Thiết kế, Bối cảnh và Đối tượng tham gia Thử nghiệm so sánh hiệu quả ngẫu nhiên, đa địa điểm, từ ngày 14/ 6/2018 đến ngày 4/5 /2023, tại 22 trung tâm ung thư Hoa Kỳ với 1250 bệnh nhân trong vòng 12 tuần kể từ khi được chẩn đoán mắc ung thư phổi không tế bào nhỏ giai đoạn tiến triển và 548 người chăm sóc.
Can thiệp Những người tham gia được phân chia ngẫu nhiên để gặp một bác sĩ chăm sóc giảm nhẹ đã được đào tạo chuyên môn, mỗi 4 tuần một lần, thông qua cuộc gọi video hoặc gặp trực tiếp tại phòng khám ngoại trú, kể từ thời điểm ghi danh và trong suốt quá trình mắc bệnh. Nhóm gọi video đã có cuộc gặp trực tiếp ban đầu để thiết lập mối quan hệ, tiếp theo đó là các cuộc gọi trực tuyến theo sau.
Các kết quả quan trọng và Phương pháp đo lường Sự tương đương về tác động đối với chất lượng cuộc sống của chăm sóc giảm nhẹ sớm qua video so với chăm sóc giảm nhẹ sớm trực tiếp ở tuần thứ 24, được đánh giá theo bảng câu hỏi Functional Assessment of Cancer Therapy—Lung (khoảng tương đương ±4 điểm; phạm vi bảng điểm: 0-136, với điểm cao hơn cho thấy chất lượng cuộc sống tốt hơn). Những người tham gia đã hoàn thành bảng câu hỏi nghiên cứu vào thời điểm khi đăng ký và vào tuần thứ 12, 24, 36 và 48.
Kết quả Vào tuần thứ 24, những người tham gia (tuổi trung bình là 65,5; 54,0% là phụ nữ; 82,7% là người da trắng) có trung bình 4,7 (qua video) và 4,9 (trực tiếp) các cuộc gặp chăm sóc giảm nhẹ sớm. Điểm chất lượng cuộc sống do bệnh nhân báo cáo là tương đương giữa các nhóm (trung bình nhóm qua video là 99,7 so với trung bình nhóm trực tiếp là 97,7; chênh lệch là 2,0 [90% CI, 0,1-3,9]; P = 0,04 đối với sự tương đương). Tỷ lệ người chăm sóc tham gia vào các lần thăm khám của chăm sóc giảm nhẹ sớm qua video thấp hơn so với tỷ lệ người chăm sóc tham gia vào các lần thăm khám trực tiếp (36,6% so với 49,7%; P < 0,001). Các nhóm nghiên cứu không có sự khác nhau về chất lượng cuộc sống của người chăm sóc, khả năng ứng phó của bệnh nhân hoặc sự hài lòng của bệnh nhân và người chăm sóc đối với dịch vụ chăm sóc, các triệu chứng về tâm trạng hoặc nhận thức về tiên lượng.
Kết luận và mức độ liên quan Việc cung cấp dịch vụ chăm sóc giảm nhẹ sớm trực tuyến so với trực tiếp đã chứng minh hiệu quả tương đương đối với chất lượng cuộc sống ở những bệnh nhân mắc ung thư phổi không tế bào nhỏ giai đoạn tiến triển, nhấn mạnh tiềm năng đáng kể trong việc cải thiện khả năng tiếp cận mô hình chăm sóc dựa trên bằng chứng này thông qua dịch vụ chăm sóc sức khỏe từ xa.
Đăng ký thử nghiệm Mã nhận dạng nghiên cứu trên ClinicalTrials.gov : NCT03375489
Đặt vấn đề
Mặc dù có những tiến bộ về mặt điều trị trong 2 thập kỷ qua giúp kéo dài thời gian sống, nhiều bệnh nhân ung thư phổi tiến triển báo cáo gánh nặng triệu chứng đáng kể, đau khổ về mặt tâm lý, nhận thức kém về tiên lượng, và chất lượng cuộc sống (QOL) giảm sút. 1 - 4 Những người chăm sóc bệnh nhân cũng chịu đựng sự đau khổ và gánh nặng ở mức độ cao. 5 , 6 Để giải quyết những nhu cầu chưa được đáp ứng này, các guideline trong nước đã khuyến nghị tích hợp chăm sóc giảm nhẹ và chăm sóc ung thư ngay từ thời điểm chẩn đoán ung thư tiến triển. 7 Sự hỗ trợ cho các guideline này đến từ nhiều thử nghiệm lâm sàng chứng minh hiệu quả của chăm sóc giảm nhẹ sớm trong việc cải thiện chất lượng cuộc sống, cải thiện các triệu chứng và các kết quả nổi bật khác ở nhóm dân số dễ bị tổn thương này. 8 - 10
Thật không may, hầu hết bệnh nhân ung thư giai đoạn tiến triển và gia đình họ không nhận được mô hình chăm sóc dựa trên bằng chứng này do nhiều rào cản, bao gồm, tình trạng hạn chế về số lượng bác sĩ được đào tạo chuyên khoa, nhận thức sai lầm về vai trò của chăm sóc giảm nhẹ và gánh nặng tài chính của việc chăm sóc bổ sung. 11 Do đó, cần có các phương pháp tiếp cận thay thế để cung cấp dịch vụ chăm sóc giảm nhẹ nhằm tăng cường khả năng mở rộng và lấy bệnh nhân làm trung tâm. 12 Một giải pháp đầy hứa hẹn giúp bệnh nhân vượt qua các rào cản để được chăm sóc y tế là cung cấp dịch vụ chăm sóc sức khỏe từ xa bằng cách khám qua video , dịch vụ này đã tăng tốc đột ngột kể từ đại dịch COVID-19 do những thay đổi trong chính sách liên bang. 13 Các nhà lãnh đạo y tế nhận ra những lợi ích của dịch vụ chăm sóc sức khỏe từ xa trong việc cải thiện khả năng tiếp cận các dịch vụ hỗ trợ điều trị ung thư và các nghiên cứu gần đây đã chỉ ra lợi ích của dịch vụ chăm sóc sức khỏe từ xa trong việc tiến hành các cuộc trò chuyện về Kế Hoạch Chăm Sóc Sức Khỏe Tương Lai và trong việc làm giảm gánh nặng về tài chính ở những bệnh nhân ung thư. 14 - 18 Nhiều cơ sở chăm sóc sức khỏe ngày nay có khả năng cung cấp dịch vụ khám bệnh qua video, tuy nhiên, liệu phương thức trực tuyến này có hiệu quả để cải thiện kết quả cho bệnh nhân như chăm sóc trực tiếp hay không vẫn chưa rõ ràng. 19 Khi đại dịch suy yếu, câu hỏi về hiệu quả so sánh này ngày càng trở nên quan trọng để đưa ra các quyết định chính sách liên quan đến vai trò và phạm vi bao phủ của các dịch vụ chăm sóc sức khỏe từ xa.
Mục đích của nghiên cứu này là tiến hành một thử nghiệm đa địa điểm, quy mô lớn trên toàn quốc để đánh giá liệu việc cung cấp dịch vụ chăm sóc giảm nhẹ sớm thông qua telehealth bằng cách sử dụng các cuộc khám video có tương đương với các cuộc khám trực tiếp để cải thiện chất lượng cuộc sống ở những bệnh nhân ung thư phổi tiến triển hay không. Các kết quả thứ cấp bao gồm tỷ lệ người chăm sóc tham gia vào các cuộc khám chăm sóc giảm nhẹ cũng như mức độ hài lòng về dịch vụ chăm sóc do bệnh nhân và người chăm sóc báo cáo. Giả thuyết của nghiên cứu là 2 phương thức này sẽ có tác động tương đương đến chất lượng cuộc sống của bệnh nhân, trong đó những người được chỉ định khám qua video sẽ có tỷ lệ người chăm sóc tham gia cao hơn và báo cáo mức độ hài lòng cao hơn với dịch vụ chăm sóc so với những người trong nhóm khám trực tiếp. Cuối cùng, nghiên cứu đã khám phá tác động của 2 phương thức cung cấp dịch vụ đối với các triệu chứng trầm cảm và lo âu do người tham gia báo cáo, khả năng đối phó và nhận thức về tiên lượng.
Phương pháp nghiên cứu
Thiết kế thử nghiệm
Thử nghiệm REACH PC là một thử nghiệm ngẫu nhiên về so sánh hiệu quả do nhà nghiên cứu khởi xướng tại 22 trung tâm ung thư Hoa Kỳ. Các hội đồng đánh giá nội bộ tại mỗi địa điểm đã phê duyệt kế hoạch thử nghiệm mà đã được công bố trước đó. 20 Thử nghiệm đã được đăng ký trên ClinicalTrials.gov (NCT03375489) trước khi bắt đầu các thủ tục nghiên cứu.
Người tham gia
Những bệnh nhân đủ điều kiện bao gồm những người được chẩn đoán mắc ung thư phổi không tế bào nhỏ tiến triển trong vòng 12 tuần qua, không được điều trị với mục đích chữa khỏi bệnh, có điểm số trên Thang đo trạng thái hiệu suất ECOG (Eastern Cooperative Oncology Group Performance Status Scale) được ghi nhận là từ 0 (hoạt động hoàn toàn) đến 3 (chỉ có khả năng tự chăm sóc hạn chế và phải nằm trên giường hoặc ghế hơn 50% thời gian thức) và có thể đọc và trả lời các câu hỏi bằng tiếng Anh hoặc tiếng Tây Ban Nha. Bệnh nhân bị loại trừ nếu họ đã nhận được dịch vụ chăm sóc giảm nhẹ hoặc dịch vụ chăm sóc cuối đời hoặc mắc tình trạng nhận thức hoặc tâm thần khiến việc đồng ý tham gia nghiên cứu bị cấm. Các điều phối viên nghiên cứu đã xem xét hồ sơ sức khỏe điện tử để xác định những bệnh nhân có khả năng đủ điều kiện và tiếp cận họ về việc tham gia nghiên cứu. Tất cả những người tham gia đều cung cấp mẫu đồng ý có hiểu biết ( informed consent) bằng chữ viết trước đại dịch COVID-19, sau đó các địa điểm nghiên cứu cũng cho phép đồng ý bằng điện tử và bằng lời nói. Những bệnh nhân đã đăng ký được yêu cầu xác định 1 người chăm sóc (ví dụ: thành viên trong gia đình hoặc bạn bè tham gia vào việc chăm sóc họ) để hoàn thành các khảo sát theo dạng tự báo cáo như một phần của thử nghiệm, mặc dù việc tham gia là không bắt buộc. Những người tham gia nói tiếng Tây Ban Nha có thể lựa chọn nhận phiên bản tiếng Tây Ban Nha của các tài liệu nghiên cứu và tham gia vào quá trình và các cuộc thăm khám chăm sóc giảm nhẹ với sự hỗ trợ của phiên dịch viên bệnh viện. Tất cả các địa điểm nghiên cứu đã tạm dừng việc đăng ký tham gia trong ít nhất 2 tháng trong năm đầu tiên của đại dịch COVID-19 và đăng ký trở lại khi việc chăm sóc trực tiếp được bắt đầu lại tại các cơ sở của họ.
Các quy trình nghiên cứu
Nhân viên nghiên cứu, độc lập với nhóm nghiên cứu, đã chỉ định ngẫu nhiên những người tham gia theo tỷ lệ 1:1 để nhận dịch vụ chăm sóc sức khỏe từ xa được cung cấp qua video bảo mật hoặc chăm sóc giảm nhẹ trực tiếp, bằng cách sử dụng phương pháp phân nhóm ngẫu nhiên do máy tính tạo ra được phân tầng theo địa điểm nghiên cứu. Các bác sĩ chuyên khoa chăm sóc giảm nhẹ và các nhân viên y tế thực hành nâng cao (138) đã thực hiện tất cả các lần khám, với mỗi bác sĩ lâm sàng chăm sóc cho những người tham gia trong cả hai nhóm nghiên cứu. (Specialist palliative care physicians and advanced practice providers (138) conducted all visits, with each clinician providing care for participants in both study groups) Theo khuyến nghị của các bên liên quan là bệnh nhân, người chăm sóc và bác sĩ lâm sàng, những người tham gia được chỉ định khám qua video đã được lên lịch gặp trực tiếp 1 lần để thiết lập mối quan hệ với bác sĩ lâm sàng và sau đó gặp qua video cho các lần khám tiếp theo. Những người tham gia trong cả hai nhóm đều được lên lịch gặp bác sĩ chăm sóc giảm nhẹ ít nhất 4 tuần một lần, phù hợp với các thử nghiệm chăm sóc giảm nhẹ trước đây. 21 , 22 Các cuộc gọi điện thoại được chấp thuận nếu cuộc thăm khám không thể diễn ra theo phương thức được chỉ định trong khung thời gian đó. Nếu cần được chăm sóc, các bác sĩ lâm sàng có thể lên lịch cho những người tham gia trong bất kỳ nhóm nghiên cứu nào để khám trực tiếp hoặc khám qua video. Bất kỳ bệnh nhân nào trong nhóm khám qua video không có thiết bị cần thiết sẽ được nhận một máy tính bảng có mạng di động. Các địa điểm nghiên cứu đã sử dụng cùng một phần mềm họp trực tuyến trước khi đại dịch COVID-19 bùng phát, sau đó họ chuyển sang sử dụng các nền tảng kết nối của tổ chức mình.
Để đảm bảo tính trung thực, các bác sĩ lâm sàng chăm sóc giảm nhẹ đã trải qua khóa đào tạo toàn diện ban đầu về việc sử dụng nền tảng họp trực tuyến và các nguyên tắc chăm sóc giảm nhẹ sớm, bao gồm việc xem lại hướng dẫn can thiệp của bác sĩ lâm sàng, sau đó tham gia các buổi đào tạo lại hàng năm. Sau mỗi lần gặp người tham gia, các bác sĩ trong nghiên cứu nhận được một liên kết qua email để hoàn thành biểu mẫu tóm tắt cuộc gặp nhằm ghi lại các chủ đề đã giải quyết, những người tham dự và thời lượng cuộc thăm khám. Các biểu mẫu tóm tắt này là bắt buộc đối với các cuộc khám trực diện (trực tiếp hoặc qua video), nhưng không bắt buộc đối với các cuộc gọi điện thoại. Cuối cùng, nhóm nghiên cứu chính đã họp hàng tháng với các nhà nghiên cứu đứng đầu địa điểm và nhân viên nghiên cứu để hỗ trợ tuyển người tham gia, cung cấp can thiệp và thu thập dữ liệu.
Kết quả
Những người tham gia đã hoàn thành một bảng câu hỏi nhân khẩu học xã hội khi đăng ký cũng như hoàn thành các đo lường kết quả tự báo cáo khi bắt đầu và lặp lại vào các tuần 12, 24, 36 và 48 (±3 tuần). Thời điểm đo lường kết quả chính là tuần 24. Đối với các đo lường kết quả được liệt kê bên dưới, phạm vi và cách diễn giải điểm số được liệt kê dưới dạng chú thích cho Bảng 1 và Bảng 2. Các đo lường theo dõi sau 36 và 48 tuần, sự truyền đạt thông tin về chăm sóc cuối đời và kết quả sử dụng dịch vụ chăm sóc cuối đời sẽ được báo cáo trong một bản thảo trong tương lai.
Bảng 1:Đặc điểm cơ bản của bệnh nhân
|
Các đặc điểm |
Thăm khám qua video (N=633) |
Thăm khám trực tiếp ( N=617) |
|
Độ tuổi , năm |
||
|
Giá trị trung bình (SD) |
65.5 (10.9) |
65.5 (10.6) |
|
Trung vị (IQR) |
65.8(58.9-73.0) |
65.8(59.3-73.1) |
|
Giới tính, số (%) a |
n = 633 |
n = 615 |
|
Nam |
277 (43.8) |
297 (48.3) |
|
Nữ |
356 (56.2) |
318 (51.7) |
|
Chủng tộc, số (%) b |
n = 630 |
n = 611 |
|
Người Mỹ gốc Phi hoặc người da đen |
57 (9.0) |
72 (11.8) |
|
Người Mỹ da đỏ hoặc người bản địa Alaska |
4 (0.6) |
4 (0.7) |
|
Châu Á |
32 (5.1) |
32 (5.2) |
|
Người bản địa Hawaii hoặc người Mỹ gốc đảo Thái Bình Dương |
2 (0.3) |
4 (0.7) |
|
Da trắng |
524 (95.4) |
502 (82.2) |
|
Chủng tộc khác c |
21 (3.3) |
10 (1.6) |
|
Dân tộc, số (%) d |
n = 625 |
n = 605 |
|
Người gốc Tây Ban Nha hoặc La Tinh |
29 (4.6) |
30 (5.0) |
|
Người không phải gốc Tây Ban Nha hoặc La Tinh |
596 (95.4) |
502 (82.2) |
|
Tôn giáo, số (%) |
n = 625 |
n = 611 |
|
Công Giáo |
193 (30.9) |
200 (32.7) |
|
Các tôn giáo khác thuộc Cơ Đốc Giáo (ví dụ: Tin Lành) |
301 (48.2) |
273 (44.7) |
|
Do Thái Giáo |
35 (5.6) |
27 (4.4) |
|
Vô thần |
5 (0.8) |
7 (1.1) |
|
Hồi giáo |
5 (0.8) |
5 (0.8) |
|
Không |
67 (10.7) |
75 (12.3) |
|
Khác |
19 (3.0) |
24 (3.9) |
|
Tình trạng hôn nhân, số (%) |
n = 630 |
n = 612 |
|
Kết hôn/ Sống chung |
420 (66.7) |
409 (66.8) |
|
Ly hôn/ Ly thân |
100 (15.9) |
81 (13.2) |
|
Góa vợ/Góa chồng/ Bạn đời đã mất |
67 (10.6) |
73 (11.9) |
|
Độc thân |
42 (6.7) |
48 (7.8) |
|
Khác |
1 (0.2) |
1 (0.2) |
|
Trình độ học vấn, số (%) |
n = 631 |
n = 613 |
|
Tốt nghiệp trung học và thấp hơn |
207 (32.8) |
175 (28.5) |
|
Bằng cao đẳng/ Trường kỹ thuật |
190 (30.1) |
188 (30.7) |
|
Cử nhân |
116 (18.4) |
137 (22.3) |
|
Thạc sỹ/ Tiến sỹ hoặc bằng cấp chuyên môn về nghề nghiệp |
118 (18.7) |
113 (18.4) |
|
Thu nhập hằng năm của hộ gia đình, số (%), $ |
n = 595 |
n = 564 |
|
<25.000 |
141 (23.7) |
120 (21.3) |
|
25.000-49.999 |
124 (20.8) |
104 (18.4) |
|
50.000-99.999 |
156 (26.2) |
155 (27.5) |
|
100.000-149.999 |
84 (14.1) |
98 (17.4) |
|
≥ 150.000 |
90 (15.1) |
87 (15.8) |
|
Tiền sử hút thuốc, Số (%) |
n = 627 |
n = 609 |
|
>10 gói-năm |
382 (60.9) |
381 (62.6) |
|
Không bao giờ hút/ |
||
|
|
|
|
|
|
245 (39.1) |
228 (37.4) |
|
Người chăm sóc tham gia e |
272 (43.0) |
276 (44.7) |
|
Loại ung thư, số (%) |
|
|
|
Ung thư biểu mô tuyến |
516 (81.5) |
506 (82.0) |
|
Ung thư biểu mô tế bào vảy |
95 (15.0) |
80 (13.0) |
|
Ung thư tế bào lớn/Ung thư biểu mô thần kinh nội tiết tế bào lớn |
4 (0.6) |
11 (1.8) |
|
Khác |
18 (2.8) |
20 (3.2) |
|
Phương pháp điều trị ung thư |
|
|
|
Hóa trị đôi có Platinum (+ hóa chất thứ 3) |
257 (40.6) |
277 (44.9) |
|
Xạ trị |
138 (21.8) |
123 (19.9) |
|
Hóa trị đường uống |
1226 (19.9) |
114 (18.5) |
|
Liệu pháp miễn dịch |
93 (14.7) |
72 (11.7) |
|
Không điều trị |
8 (1.3) |
18 (2.9) |
|
Hóa trị đơn chất đường tĩnh mạch |
7 (1.1) |
8 (1.3) |
|
Hóa trị kết hợp xạ trị |
4 (0.6) |
5 (0.8) |
|
Tình trạng biến đổi gene ung thư |
|
|
|
ALK |
28 (4.4) |
26 (4.2) |
|
EGFR |
113 (17.9) |
102 (16.5) |
|
RET |
11 (1.7) |
7 (1.1) |
|
ROS |
6 (0.9) |
0 (0) |
|
Loại khác hoặc không có biến đổi gen |
475 (75.0) |
482 (78.1) |
|
Thang đo trạng thái hiệu suất ECOG, số (%) f |
|
|
|
0 |
158 (25.0) |
143 (23.2) |
|
1 |
345 (54.5) |
342 (55.4) |
|
2 |
111 (17.5) |
113 (18.3) |
|
3 |
19 (3.0) |
19 (3.1) |
|
Bệnh lý đi kèm (Thang điểm SCQ) g |
|
|
|
Giá trị trung bình (SD) |
8.2 (4.0) [n = 631] |
8.3 (4.1) [n = 612] |
|
Trung vị (IQR) |
8 (5–10) |
8 (6-11) |
|
Chất lượng cuộc sống (Thang điểm FACT-L) h |
|
|
|
Giá trị trung bình (SD) |
93.3 (20.0) [n = 618] |
92.0 (20.1) [n = 606] |
|
Trung vị (IQR) |
94.5 (79.3-108.5) |
93.0 (77.5-107.5) |
|
Các triệu chứng tâm trạng |
|
|
|
Lo âu (Thang điểm HADS-anxiety) i |
|
|
|
Giá trị trung bình (SD) |
6.0 (4.0) [n = 627] |
6.0 (4.1) [n = 608] |
|
Trung vị (IQR) |
5.0 (3.0-9.0) |
5.0 (3.0-9.0) |
|
Trầm cảm (Thang điểm HADS-depression) i |
|
|
|
Giá trị trung bình (SD) |
5.7 (4.1) [n = 627] |
5.9 (4.3) [n = 608] |
|
Trung vị (IQR) |
5.0 (2.0-8.0) |
5.0 (2.0-8.0) |
|
Trầm cảm (Thang điểm PHQ-9) j |
|
|
|
Giá trị trung bình (SD) |
6.6 (5.3) [n = 626] |
7.1 (5.4) [n = 604] |
|
Trung vị (IQR) |
6.0 (2.0-10.0) |
6.0 (3.0-10.0) |
|
Kỹ năng đối phó (Thang điểm Brief-COPE) |
|
|
|
Đối phó theo hướng tiếp cận k |
|
|
|
Giá trị trung bình (SD) |
18.3 (3.8) [n = 604] |
18.1 (3.7) [n = 593] |
|
Trung vị (IQR) |
19.0 (16.0-21.0) |
6.0 (4.0-8.0) |
|
Đối phó theo hướng tránh né k |
|
|
|
Giá trị trung bình (SD) |
6.3 (2.5) [n = 601] |
6.4 (2.5) [n = 579] |
|
Trung vị (IQR) |
6.0 (4.0-8.0) |
6.0 (4.0-8.0) |
|
Nhận thức về tiên lượng, số/ tổng số (%) l |
|
|
|
Nhận thức mục tiêu của liệu pháp là điều trị khỏi ung thư |
215/623 (34.5) |
207/600 (34.5) |
|
Nhận thức ung thư có thể chữa được |
182/592 (34.5) |
188/558 (33.7) |
Các từ viết tắt: ALK, anaplastic lymphoma kinase; Brief-COPE, Brief Coping Orientation to Problems Experienced Inventory; ECOG, Eastern Cooperative Oncology Group; EGFR, epidermal growth factor receptor; FACT-L, Functional Assessment of Cancer Therapy-Lung; HADS, Hospital Anxiety and Depression Scale; PHQ, Patient Health Questionnaire; RET, ret proto-oncogene; ROS, ros oncogene; SCQ, Self-Administered Comorbidity Questionnaire.
a Giới tính được thu thập bằng cách tự báo cáo, cho phép lựa chọn duy nhất từ danh sách được xác định trước: nam, nữ hoặc giới tính khác/viết thêm thông tin. Không có người tham gia nào chọn mục giới tính khác.
b Chủng tộc được thu thập bằng cách tự báo cáo, cho phép chọn nhiều lựa chọn từ danh sách được xác định trước, bao gồm tùy chọn khác/viết thêm thông tin. Tổng số phần tram có thể vượt quá 100%.
c Chỉ ra chủng tộc khác do người tham gia lựa chọn.
d Dân tộc được thu thập bằng cách tự báo cáo, cho phép lựa chọn duy nhất từ một danh sách được xác định trước
e Những người tham gia được yêu cầu xác định 1 người chăm sóc (ví dụ: thành viên gia đình hoặc bạn bè tham gia chăm sóc họ) để hoàn thành các cuộc khảo sát tự báo cáo như một phần của thử nghiệm. Sự tham gia của người chăm sóc là không bắt buộc.
f Thang đo trạng thái hiệu suất ECOG là thước đo do bác sĩ lâm sàng đánh giá về tình trạng chức năng của bệnh nhân: O, hoạt động hoàn toàn không có hạn chế; 1, có thể làm việc nhẹ; 2, không thể làm việc và nằm trên giường <50% thời gian trong ngày; 3, chỉ có khả năng tự chăm sóc hạn chế và nằm trên giường >50% thời gian trong ngày; 4, nằm liệt giường.
g Phạm vi thang điểm SCQ: 0-36, với điểm cao hơn cho thấy bệnh đi kèm nhiều hơn.
h Phạm vi thang điểm FACT-L: 0-136, với điểm cao hơn cho thấy chất lượng cuộc sống tốt hơn; sự khác biệt quan trọng về mặt lâm sàng tối thiểu = 6.
i Thang điểm HADS: Phạm vi thang điểm lo âu, 0-21, với điểm cao hơn biểu thị mức độ lo âu lớn hơn; phạm vi thang điểm trầm cảm, 0-21, với điểm cao hơn biểu thị mức độ trầm cảm lớn hơn.
j Phạm vi thang điểm PHQ-9: 0-27, với điểm cao hơn biểu thị mức độ các triệu chứng trầm cảm đáng kể hơn.
k Thang điểm Brief-COPE: phạm vi thang điểm đối phó theo hướng tiếp cận: 6-24, với điểm cao hơn biểu thị mức độ sử dụng nhiều hơn các chiến lược đối phó theo hướng tiếp cận; phạm vi thang điểm đối phó tránh né: 4-16, với điểm cao hơn biểu thị mức độ sử dụng nhiều hơn các chiến lược đối phó né tránh.
l Nhận thức của 'Bệnh nhân' về tiên lượng được thu thập bằng cách tự báo cáo, sử dụng các mục từ Bản câu hỏi về tiên lượng và thận thức điều trị, trong đó nêu mục tiêu chăm sóc ung thư của bệnh nhân ("chữa khỏi ung thư" so với bất kỳ lựa chọn nào khác) và đánh giá của bệnh nhân về khả năng chữa khỏi (có hoặc không).
-----------------------------------------------------------------------------------------------------
Bảng 2: Các thông số ước tính từ mô hình hồi quy về tác động của nhóm nghiên cứu lên các biến kết cục sau 24 tuần
|
Giá trị trung bình ước lượng/tỷ lệ (SD) a Đo lường kết quả Qua video Trực tiếp Sự khác biệt
|
||||
|
Phân tích kết quả chính của nghiên cứu tương đương |
||||
|
Chất lượng cuộc sống do bệnh nhân tự báo cáo |
||||
|
FACT-L, giá trị trung bình d |
99.7 (0.8) [n = 305] |
97.7 (0.8) [n = 315] |
2.0 (90% CI, 0.1 to 3.9) |
.04 |
|
Các phân tích kết quả thứ cấp của nghiên cứu vượt trội |
||||
|
Sự hài lòng với dịch vụ chăm sóc |
||||
|
SCDQ bệnh nhân tự báo cáo , giá trị trung bình e |
41.3 (0.5) [n = 422] |
41.0 (0.5) [n = 422] |
0.3 (-1.0 to 1.7) |
>.99 |
|
SCDQ người chăm sóc tự báo cáo, giá trị trung bình e |
37.2 (0.7) [n = 176] |
36.8 (0.7) [n = 177] |
0.4 (-1.5 to 2.3) |
>.99 |
|
Người chăm sóc tham dự các cuộc thăm khám chăm sóc giảm nhẹ, % f |
36.6 (1.6) [n = 576] |
49.7 (1.7) [n = 549] |
-13.0 (-17.6 to -8.6) |
<.001 |
|
Các phân tích kết quả thăm dò của nghiên cứu vượt trội |
||||
|
Bệnh nhân |
||||
|
Các triệu chứng tâm trạng |
||||
|
Điểm HADS-anxiety, giá trị trung bình g |
4.8 (0.2) [n = 309] |
5.0 (0.2) [n = 318] |
-0.1 (-0.6 to 0.3) |
|
|
Điểm HADS-depression, giá trị trung bình g |
4.9 (0.2) [n = 309] |
5.3 (0.2) (n = 318] |
-0.4 (-0.9 to 0.1) |
|
|
Điểm PHQ-9, giá trị trung bình h |
5.2 (0.2) [n = 309] |
5.5 (0.2) (n = 317] |
-0.3 (-0.9 to 0.3) |
|
|
Kỹ năng đối phó i |
||||
|
Đối phó theo hướng tiếp cận, giá trị trung bình |
18.1 (0.2) [n = 293] |
18.3 (0.2) [n = 309] |
-0.1 (-0.6 to 0.4) |
|
|
Đối phó theo hướng tránh né, giá trị trung bình |
5.8 (0.1) [n = 289] |
5.7 (0.1) [n = 296] |
0.2 (-0.1 to 0.4) |
|
|
Các nhận thức về tiên lượng j |
||||
|
Nhận thức ung thư có thể chữa được |
31.0 (2.3) [n = 422] |
27.1 (2.2) [n = 421] |
4.0 (-2.2 to 10.1) |
|
|
Nhận thức mục tiêu của liệu pháp là chữa khỏi ung thư |
30.9 (2.2) [n = 430] |
29.1 (2.2) [n = 433] |
1.8 (-4.3 to 8.0) |
|
|
Người chăm sóc |
|
|||
|
Chất lượng cuộc sống |
||||
|
Điểm CarGOQoL, giá trị trung bình k |
74.2 (1.0) [n = 120] |
72.5 (0.9) [n = 131] |
1.6 (-1.1 đến 4.3) |
|
|
Triệu chứng tâm trạng |
|
|||
|
Điểm HADS-anxiety, giá trị trung bình g |
7.4 (0.3) [n = 122] |
7.4 (0.3) [n = 133] |
0.0 (-0.8 đến 0.8) |
|
|
Điểm HADS-depression, giá trị trung bình g |
5.0 (0.3) [n = 122] |
5.0 (0.3) [n = 133] |
0.0 (-0.7 đến 0.8) |
|
|
Các nhận thức về tiên lượng j |
||||
|
Nhận thức ung thư có thể chữa được |
17.7 (2.9) [n = 170] |
16.6 (2.8) [n = 181] |
1.1 (−6.8 to 9.0) |
|
|
Nhận thức mục tiêu của liệu pháp là chữa khỏi ung thư |
22.9 (3.1) [n = 179 |
21.1 (3.0) [n = 185] |
1.8 (−6.7 to 10.3) |
|
Các từ viết tắt: Brief-COPE, Brief Coping Orientation to Problems Experienced Inventory; CarGOQOL, CareGiver Oncology Quality of Life; FACT-L, Functional Assessment of Cancer Therapy-Lung: HADS, Hospital Anxiety and Depression Scale; PHQ, Patient Health Questionnaire; SCDQ, Satisfaction and Care Delivery Questionnaire; TOST, two one-sided test.
a Tất cả các ước tính, ngoại trừ các ước tính về sự hài lòng với dịch vụ chăm sóc, sự tham gia của người chăm sóc tại các lần thăm khám chăm sóc giảm nhẹ và nhận thức về tiên lượng, đều được điều chỉnh theo điểm số ban đầu của biến kết quả. Các số trong ngoặc phản ánh số người tham gia trong mỗi nhóm có dữ liệu được đưa vào mô hình. Số bệnh nhân được đưa vào các mô hình về sự hài lòng với dịch vụ chăm sóc và nhận thức về tiên lượng cao hơn so với các kết quả do người tham gia báo cáo khác vì phản hồi tuần 12 được sử dụng khi phản hồi tuần 24 bị thiếu (xem chi tiết trong Kế hoạch phân tích thống kê trong Phụ lục 3).
b Sự tương đương được thiết lập nếu CI 90% hai mặt cho sự khác biệt ước tính giữa các nhóm nằm trong biên độ tương đương được chỉ định trước là +4 điểm (FACT-L), tương ứng với quy trình TOST để tương đương với tỷ lệ lỗi loại I chung là 5%.
c Giá trị P cho sự tương đương của FACT-L dựa trên quy trình TOST để tương đương với biên độ được chỉ định trước là ±4 điểm (tức là giá trị P lớn hơn trong 2 giá trị P từ TOSTS của sự khác biệt ước tính về giá trị trung bình so với giá trị null -4 và 4). Giá trị P cho các kết quả thứ cấp đã được điều chỉnh bằng cách sử dụng phép hiệu chỉnh Bonferroni duy trì tỷ lệ lỗi chung theo gia đình là 5% trên tất cả 5 kết quả thứ cấp được chỉ định trước; chỉ có 3 trong số 5 kết quả được báo cáo trong bản thảo này (xem chi tiết trong Kế hoạch phân tích thống kê trong Phụ lục 3). Giá trị P không được báo cáo cho các kết quả thăm dò.
d Phạm vi thang điểm FACT-L: 0-136, với điểm cao hơn cho thấy chất lượng cuộc sống tốt hơn; sự khác biệt quan trọng về mặt lâm sàng tối thiểu = 6.
e Phạm vi thang điểm SCDQ: 0-52 (phiên bản dành cho bệnh nhân) hoặc 0-48 (phiên bản dành cho người chăm sóc), với điểm cao hơn cho thấy sự hài lòng lớn hơn. Bệnh nhân và người chăm sóc tham gia tự báo cáo mức độ hài lòng của họ trên các cuộc khảo sát riêng biệt.
f Các bác sĩ lâm sàng chăm sóc giảm nhẹ đã báo cáo sự tham gia của người chăm sóc tại mỗi lần khám sử dụng biểu mẫu tóm tắt chuyến thăm khám điện tử.
g Thang điểm HADS: phạm vi điểm lo âu, 0-21, với điểm cao hơn cho thấy mức độ lo âu lớn hơn; phạm vi điểm trầm cảm, 0-21, với điểm cao hơn cho thấy mức độ trầm cảm lớn hơn.
h Phạm vi thang điểm PHQ-9: 0-27, với điểm cao hơn cho thấy các triệu chứng trầm cảm đáng kể hơn.
i Thang điểm Brief-COPE: phạm vi thang điểm đối phó theo hướng tiếp cận: 6-24, với điểm cao hơn cho thấy việc sử dụng nhiều hơn các chiến lược đối phó theo hướng tiếp cận; phạm vi điểm đối phó né tránh: 4-16, với điểm cao hơn cho thấy việc sử dụng nhiều hơn các chiến lược đối phó né tránh.
j Nhận thức của bệnh nhân và người chăm sóc về tiên lượng được thu thập bằng cách tự báo cáo sử dụng các mục từ Bản câu hỏi về tiên lượng và nhận thức điều trị, trong đó nêu mục tiêu chăm sóc ung thư của bệnh nhân hoặc người chăm sóc ("chữa khỏi bệnh ung thư của tôi [anh ấy/cô ấy]" so với bất kỳ lựa chọn nào khác) và đánh giá của bệnh nhân hoặc người chăm sóc về khả năng chữa khỏi (có hoặc không).
k Phạm vi thang điểm của bảng câu hỏi CarGOQOL: 0-100, với điểm cao hơn cho thấy chất lượng cuộc sống tốt hơn của những người chăm sóc bệnh nhân ung thư.
-----------------------------------------------------------------------------------------------------------------
Kết quả chính
Kết quả chính là chất lượng cuộc sống của bệnh nhân được đo bằng bảng câu hỏi Đánh Giá Chức Năng Của Liệu Pháp Điều Trị Ung Thư Phổi (FACT-L). 23 , 24
Các kết quả thứ cấp
Kết quả thứ cấp là sự hài lòng của bệnh nhân và người chăm sóc với dịch vụ chăm sóc được đo bằng Bảng câu hỏi về sự hài lòng và cung cấp dịch vụ chăm sóc (SCDQ) 25 và sự tham gia của người chăm sóc vào các cuộc khám bệnh thuộc nghiên cứu được đo bằng biểu mẫu tóm tắt cuộc khám bệnh của bác sĩ lâm sàng.
Các kết quả thăm dò
Các kết quả thăm dò là các triệu chứng tâm trạng của bệnh nhân và người chăm sóc (Thang đo lo âu và trầm cảm trong bệnh viện và Bảng câu hỏi PHQ-9), 26 , 27 bệnh nhân sử dụng các kỹ năng đối phó theo hướng tiếp cận và né tránh (Bảng câu hỏi định hướng đối phó ngắn với các vấn đề đã trải qua), 28 , 29 chất lượng cuộc sống của người chăm sóc (Phiếu câu hỏi về chất lượng cuộc sống của người chăm sóc ung thư), 30 và nhận thức của bệnh nhân và người chăm sóc về tiên lượng và mục tiêu của liệu pháp (Phiếu câu hỏi về tiên lượng và nhận thức về điều trị). 31
Phân tích thống kê
Chúng tôi thiết kế nghiên cứu này để chứng minh sự tương đương của chăm sóc giảm nhẹ trực tuyến và chăm sóc giảm nhẹ trực tiếp với biên độ ±4 điểm trên thang đo FACT-L vào tuần 24. Biên độ này gần bằng một nửa sự khác biệt được quan sát thấy trong thử nghiệm chăm sóc giảm nhẹ trước đây của chúng tôi so với chăm sóc thông thường (7,5 điểm) và ít hơn sự khác biệt có ý nghĩa lâm sàng (6 điểm). 22 , 24 , 32 Giả sử độ lệch chuẩn là 17,5 điểm, 469 bệnh nhân trên mỗi nhóm sẽ cung cấp 95% khả năng để phát hiện sự tương đương dựa trên một quy trình kiểm định tương đương TOST 33 với một tỷ lệ lỗi loại I tổng thể là 5%. Để tính đến tình trạng dữ liệu bị thiếu và hao hụt vào tuần 24, chúng tôi đã lên kế hoạch tuyển dụng 625 bệnh nhân trên mỗi nhóm.
Các so sánh quan trọng về kết quả do bệnh nhân tự báo cáo đã được thực hiện giữa những người tham gia sống sót đến tuần 24 (tức là phân tích của người sống sót), vì đây là so sánh về mối quan tâm khoa học chính và dự đoán tỷ lệ tử vong tương tự giữa các nhóm. 34 , 35 Sự khác biệt về giá trị trung bình tuần 24 giữa các nhóm can thiệp đã được ước tính bằng cách sử dụng mô hình hồi quy tuyến tính với việc phân công nhóm và điểm FACT-L ban đầu là các kết quả chính. Sự tương đương được thiết lập nếu độ tin cậy 90% đối với sự khác biệt ước tính giữa các nhóm nằm trong biên độ tương đương được chỉ định trước là ±4 điểm, tương ứng với phương pháp kiểm định tương đương TOST với tỷ lệ lỗi loại I chung là 5%. 33 Tỷ lệ các lần thăm khám có sự tham gia của người chăm sóc đã được so sánh bằng cách sử dụng mô hình phương trình ước lượng tổng quát nhị thức với sai số chuẩn mạnh, hàm liên kết chuẩn và một kết quả chính đối với việc phân nhóm. Sự hài lòng tự báo cáo đối với việc chăm sóc, các triệu chứng lo âu và trầm cảm, việc sử dụng các kỹ năng đối phó và chất lượng cuộc sống của người chăm sóc đã được so sánh bằng cách kiểm tra sự khác biệt về giá trị trung bình ở tuần 24 bằng cách sử dụng hồi quy tuyến tính với việc phân nhóm và điểm số ban đầu (ngoại trừ sự hài lòng với việc chăm sóc, mà những người tham gia chỉ hoàn thành khi theo dõi) là các kết quả chính. Các nhận thức về tiên lượng, được mã hóa theo kiểu nhị phân, đã được so sánh bằng cách sử dụng các mô hình tuyến tính tổng quát nhị thức với hàm liên kết chuẩn. Giá trị P cho các kết quả thứ cấp đã được điều chỉnh bằng cách sử dụng phép hiệu chỉnh Bonferroni duy trì tỷ lệ lỗi family-wise chung là 5%. Các kết quả thăm dò đã được báo cáo bằng cách sử dụng các ước tính với độ tin cậy 95% và không được điều chỉnh cho nhiều so sánh.
Chúng tôi đã tiến hành phân tích độ nhạy để đánh giá tính mạnh mẽ của kết quả đối với kết quả chính. Để tính đến sự phân tầng ngẫu nhiên theo địa điểm, chúng tôi đã tiến hành phân tích độ nhạy bằng cách thêm hiệu ứng chính cho địa điểm nghiên cứu vào mô hình hồi quy tuyến tính chính. Phân tích chính của chúng tôi đã loại trừ những người tham gia bị thiếu điểm FACT-L vào tuần thứ 24. Để đánh giá tác động tiềm ẩn của dữ liệu bị thiếu, chúng tôi đã tiến hành phân tích kết hợp dữ liệu theo chiều dọc ban đầu, 12 tuần và 24 tuần và sử dụng phương pháp thay thế lặp MI cho trường hợp không phản hồi (nhưng không phải là cắt bỏ do tử vong). 36 Để giải quyết tác động tiềm ẩn của sự nhiễu do can thiệp trong đại dịch COVID-19, chúng tôi đã tiến hành phân tích per-protocol bằng cách sử dụng trọng số xác suất nghịch đảo và phân tích ý định điều trị được điều chỉnh theo độ nhiễu. 37 , 38 Chúng tôi đã định nghĩa một cách thận trọng về sự nhiễu do can thiệp (tức là không theo giao thức) là bất kỳ người tham gia nào được chỉ định đến thăm trực tiếp và nhận được ít nhất 1 lần thăm khám qua video vào tuần thứ 24 (được phép tiếp xúc trực tiếp và qua điện thoại theo giao thức ở cả hai nhóm khi phù hợp về mặt lâm sàng). Tất cả các phân tích đều sử dụng phần mềm thống kê R phiên bản 4.3.2 (RStudio).
Kết quả nghiên cứu
Đặc điểm mẫu
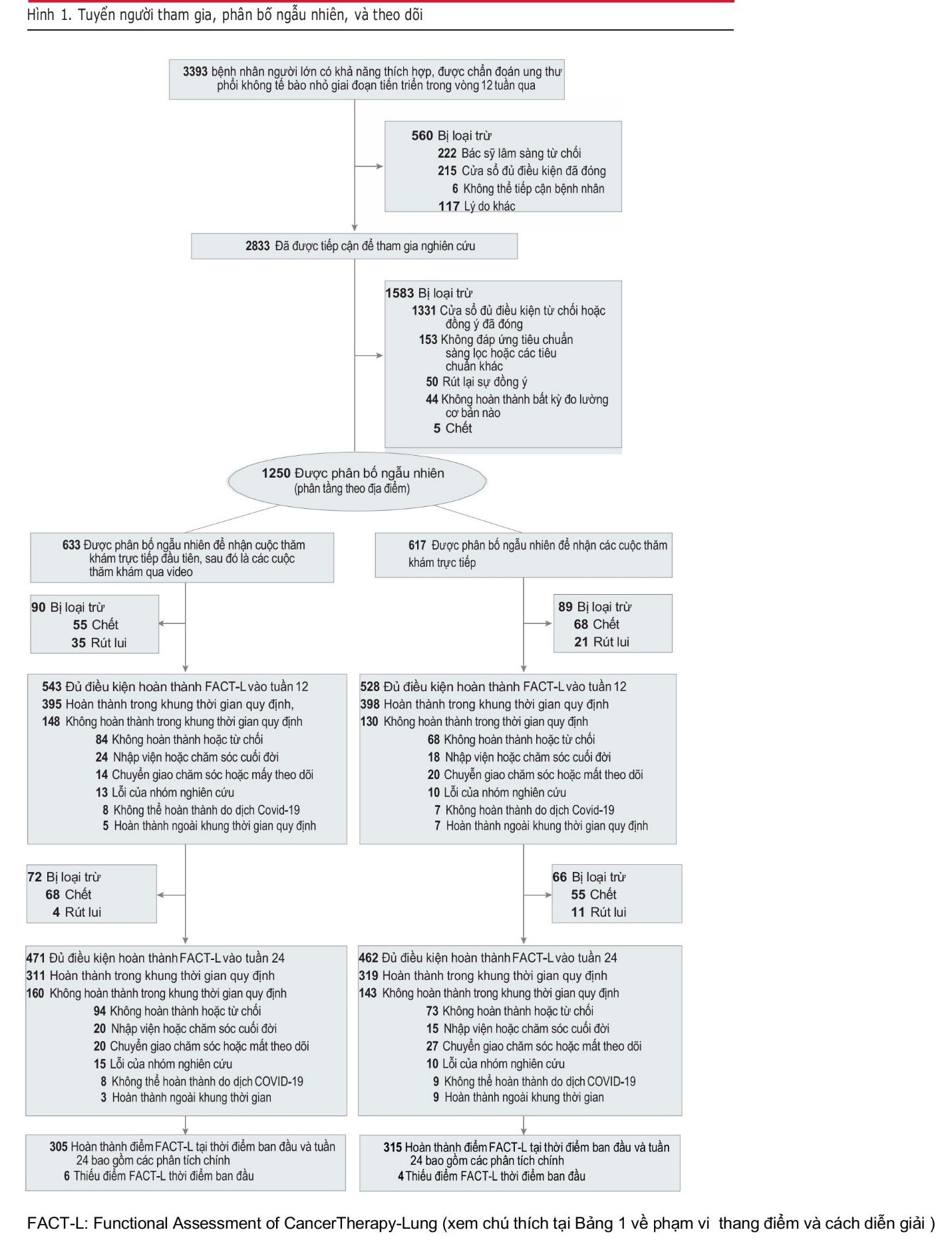
Từ ngày 14 tháng 6 năm 2018 đến ngày 4 tháng 5 năm 2023, trong số 2833 bệnh nhân được tiếp cận để tham gia, 1250 (44,1%) đã được đăng ký và phân bổ ngẫu nhiên ( Hình 1 ). Độ tuổi trung bình (SD) của mẫu bệnh nhân là 65,5 (10,8) tuổi và phần lớn tự nhận mình là phụ nữ (54,0%), đã kết hôn hoặc có bạn đời (66,7%), người da trắng (82,7%) và không phải người gốc Tây Ban Nha hoặc La tinh (95,2%). Gần một nửa số mẫu (45,7%) báo cáo phải di chuyển 1 giờ trở lên đến phòng khám ung thư. Năm mươi chín phần trăm (738/1250) bệnh nhân tham gia đã xác định được người chăm sóc để có thể đăng ký tham gia, trong số đó 93,6% (691/738) được mời tham gia nghiên cứu và 79,3% (548/691) đã đăng ký tham gia. Trong số những người chăm sóc đã đăng ký, phần lớn là vợ/chồng hoặc bạn đời của bệnh nhân (64,2%). Xem Bảng 1 và 2 trong Phụ lục 1 để biết đặc điểm của bệnh nhân và người chăm sóc. Nhìn chung, 123 (9,8%) người tham gia nghiên cứu đã tử vong vào tuần thứ 12 (55 người được chỉ định khám qua video; 68 người được chỉ định khám trực tiếp) và 246 (19,7%) tử vong vào tuần thứ 24 (123 người được chỉ định khám qua video; 123 người được chỉ định khám trực tiếp) ( Hình 1 ).
Cung cấp can thiệp
Đến tuần 24, số lần gặp chăm sóc giảm nhẹ trung bình (SD) lần lượt là 4,7 (2,5) đối với nhóm thăm khám qua video và 4,9 (2,7) đối với nhóm gặp trực tiếp (Hình 1). Trong số các lần gặp mặt trực diện (face-to-face) trong nhóm thăm khám qua video (2306), 68,6% diễn ra qua video, 21,0% diễn ra trực tiếp do yêu cầu gặp mặt trực tiếp ban đầu theo giao thức của thử nghiệm và 10,4% diễn ra trực tiếp theo yêu cầu của bác sĩ lâm sàng hoặc bệnh nhân. Trong số các lần gặp mặt trực diện trong nhóm gặp trực tiếp (2038), 94,3% diễn ra trực tiếp, trong khi 5,7% diễn ra qua video do đại dịch COVID-19. Các bác sĩ lâm sàng trong nghiên cứu đã hoàn thành 93,2% (4047/4344) biểu mẫu tóm tắt cuộc gặp mặt trực diện bắt buộc, cùng với 1172 biểu mẫu tùy chọn khác cho các cuộc gọi điện thoại. Hình 2 trong Phụ lục 1 cho thấy tỷ lệ các chủ đề được thảo luận trong các lần thăm khám theo nhóm. Thời lượng trung bình (IQR) cho các lần thăm khám qua video và trực tiếp lần lượt là 30 (20-39) và 35 (25-52) phút.
Các kết quả của bệnh nhân và người chăm sóc
Biểu đồ của sự thay đổi ở cấp độ cá nhân về điểm số chất lượng cuộc sống vào tuần 24 được thể hiện trong Hình 2. Điểm chất lượng cuộc sống trên FACT-L vào tuần 24 đối với những bệnh nhân được chỉ định vào nhóm chăm sóc giảm nhẹ gặp qua video tương đương với những bệnh nhân được chỉ định vào nhóm chăm sóc giảm nhẹ trực tiếp (giá trị trung bình điều chỉnh là 99,7 so với 97,7; Sự chênh lệch là 2,0 [90% CI, 0,1-3,9]; P = 0,04 đối với sự tương đương; Bảng 2 ). Sự cải thiện trung bình về số điểm FACT-L từ ban đầu đến tuần 24 lần lượt là 8,4 đối với nhóm thăm khám qua video và 6,9 điểm đối với nhóm trực tiếp. Các phân tích độ nhạy có tính đến các tác động của địa điểm, dữ liệu bị thiếu và sự nhiễu do can thiệp, tất cả đều hỗ trợ cho phát hiện về sự tương đương chính yếu hoặc sự không thua kém của các lần thăm khám qua video (Bảng 3 và Hình 3 trong Phụ lục 1 ). Các đặc điểm ban đầu của những bệnh nhân có và không có sự nhiễu do can thiệp trong số những bệnh nhân được chỉ định vào nhóm thăm khám trực tiếp được thể hiện trong Bảng 4 trong Phụ lục 1 . Đối với các kết quả thứ cấp và kết quả thăm dò của bệnh nhân, các nhóm nghiên cứu không thấy có sự khác nhau về mức độ hài lòng của bệnh nhân đối với việc chăm sóc, các triệu chứng lo âu và trầm cảm, việc sử dụng các chiến lược đối phó theo hướng tiếp cận hoặc tránh né, hoặc nhận thức về mục tiêu chính của việc điều trị và nhận thức về khả năng chữa khỏi bệnh ung thư của họ ( Bảng 2 và Hình 3 ).
Tỷ lệ người chăm sóc tham gia vào các lần thăm khám chăm sóc giảm nhẹ vào tuần thứ 24 thấp hơn ở nhóm thăm khám qua video so với nhóm thăm khám trực tiếp (36,6% so với 49,7%; P < .001). Tuy nhiên, các nhóm nghiên cứu không thấy có sự khác nhau về mức độ hài lòng của người chăm sóc đối với việc chăm sóc, chất lượng cuộc sống, các triệu chứng lo âu và trầm cảm, cũng như nhận thức về mục tiêu của liệu pháp và khả năng chữa khỏi bệnh ung thư của bệnh nhân ( Bảng 2 ).
Thảo luận
Thử nghiệm so sánh hiệu quả quy mô lớn này đã chứng minh sự tương đương về hiệu quả của việc cung cấp dịch vụ chăm sóc giảm nhẹ qua video so với cung cấp dịch vụ chăm sóc giảm nhẹ trực tiếp đối với chất lượng cuộc sống ở những bệnh nhân ung thư phổi tiến triển. Ngoài ra, sự cải thiện chất lượng cuộc sống ở cả hai nhóm nghiên cứu tương tự như thử nghiệm hiệu quả ban đầu về dịch vụ chăm sóc giảm nhẹ sớm trực tiếp cho những bệnh nhân ung thư phổi tiến triển và vượt quá mức thay đổi có ý nghĩa lâm sàng là 6 điểm. 21 , 24 , 32 Các nghiên cứu về chăm sóc sức khỏe từ xa (telehealth) chủ yếu tập trung vào sức khỏe tâm thần và các biện pháp can thiệp về hành vi, việc sử dụng dịch vụ chăm sóc qua điện thoại hoặc là các đánh giá khả thi mang tính quan sát, hồi cứu hoặc thí điểm. 19 Theo hiểu biết của chúng tôi, đây là thử nghiệm triển vọng lớn nhất so sánh trực tiếp việc sử dụng dịch vụ thăm khám qua video so với thăm khám trực tiếp để cung cấp dịch vụ chăm sóc giảm nhẹ cho bệnh nhân ngoại trú. Không thể đánh giá thấp những lợi ích của việc tăng cường khả năng tiếp cận dịch vụ chăm sóc giảm nhẹ thông qua các cuộc thăm khám qua video cho những bệnh nhân ung thư tiến triển. Như những phát hiện này và các nghiên cứu khác cho thấy, các cuộc thăm khám qua video có liên quan đến việc giảm gánh nặng liên quan đến chi phí đi lại và thời gian đi lại cho bệnh nhân cũng như liên quan đến việc cung cấp dịch vụ chăm sóc hiệu quả hơn của các bác sĩ lâm sàng. 16 Trong một nghiên cứu khảo sát riêng biệt về việc thực hiện 2 phương thức cung cấp dịch vụ chăm sóc giảm nhẹ này, các bác sĩ lâm sàng đã nhấn mạnh lợi ích chung của các cuộc khám qua video nhằm làm gia tăng tính liên tục của dịch vụ chăm sóc y tế khi tăng khả năng tiếp cận cho những bệnh nhân sống xa phòng khám, thiếu hỗ trợ xã hội và thiếu hỗ trợ đi lại, ngần ngại tham gia các cuộc khám bổ sung để chăm sóc giảm nhẹ và/hoặc có các triệu chứng thể chất suy yếu. 39
Trái ngược với các giả thuyết mạnh hơn đã biết từ trước của nghiên cứu đối với các kết quả thứ cấp, tỷ lệ người chăm sóc tham gia vào các lần thăm khám cao hơn ở nhóm thăm khám trực tiếp so với nhóm thăm khám qua video và mức độ hài lòng về dịch vụ chăm sóc do bệnh nhân và người chăm sóc báo cáo không khác biệt đáng kể giữa 2 phương thức. Người ta dự đoán rằng sự tham gia của người chăm sóc sẽ cao hơn ở nhóm thăm khám qua video do có khả năng một thành viên trong gia đình hoặc bạn bè sẽ tham gia các buổi thăm khám qua video từ xa. Tuy nhiên, sự tiện lợi này có thể là lý do chính xác khiến tỷ lệ người chăm sóc tham gia thấp hơn, vì nhiều bệnh nhân cần sự hỗ trợ đi lại từ người chăm sóc để tham gia các buổi thăm khám trực tiếp, có khả năng làm tăng sự tham gia chung của họ tại chỗ. Ngoài ra, nghiên cứu đưa ra giả thuyết rằng lợi ích của các buổi thăm khám qua video trong việc cải thiện khả năng tiếp cận và tiết kiệm thời gian và chi phí đi lại sẽ dẫn đến sự hài lòng cao hơn trong nhận thức của bệnh nhân và người chăm sóc của họ, như được thể hiện trong báo cáo năm 2023. 17 Tuy nhiên, cả hai nhóm nghiên cứu đều báo cáo các tỷ lệ trung bình cao tương tự nhau về sự tiện lợi, thời gian và chi phí liên quan đến việc thăm khám cũng như mối quan hệ của họ với các bác sĩ chăm sóc giảm nhẹ.
Các thử nghiệm trước đây đã chứng minh hiệu quả của chăm sóc giảm nhẹ sớm trong việc cải thiện không chỉ về chất lượng cuộc sống, các triệu chứng trầm cảm, hiểu biết về tiên lượng và việc sử dụng các kỹ năng đối phó hiệu quả ở bệnh nhân mà còn cải thiện tình trạng đau khổ về mặt tâm lý ở những người chăm sóc họ. 22 , 40 - 42 Trong thử nghiệm hiện tại, những bệnh nhân được chỉ định thăm khám qua video so với thăm khám trực tiếp không báo cáo sự khác biệt đáng kể nào về bất kỳ kết quả nào trong số này. Hơn nữa, mặc dù tỷ lệ người chăm sóc tham gia vào chăm sóc giảm nhẹ qua video thấp hơn so với chăm sóc giảm nhẹ trực tiếp , những người chăm sóc cũng báo cáo không có sự khác biệt đáng kể nào về chất lượng cuộc sống, các triệu chứng lo âu và trầm cảm hoặc hiểu biết về tiên lượng của riêng họ. Các buổi thăm khám qua video có thể mang lại quyền tự chủ lớn hơn cho bệnh nhân và người chăm sóc để quyết định thời điểm cùng tham gia vào các buổi thăm khám, đồng thời giảm gánh nặng về thời gian và đi lại cho những người chăm sóc. Những phát hiện này làm nổi bật những tác động gián tiếp có lợi tiềm tàng mà chăm sóc giảm nhẹ có thể mang lại cho sức khỏe của người chăm sóc thông qua những tác động trực tiếp đến trải nghiệm chăm sóc của bệnh nhân bất kể phương thức cung cấp dịch vụ, mặc dù cần có thêm dữ liệu để xác nhận những phát hiện này.
Các hạn chế
Mặc dù thử nghiệm hiệu quả so sánh này có một số điểm mạnh, bao gồm quy mô lớn để tăng khả năng khái quát hóa, thiết kế ngẫu nhiên chặt chẽ và quản lý các biện pháp kết quả đã được xác thực, nhưng vẫn có một số hạn chế đáng được xem xét. Đầu tiên, đại dịch COVID-19 bùng phát vào năm thứ hai của thử nghiệm đã đặt ra những lo ngại không lường trước về vấn đề nhiễu do can thiệp, bảo đảm tạm dừng tuyển người tham gia trên tất cả các địa điểm nghiên cứu cho đến khi các tổ chức riêng lẻ cho phép chăm sóc trực tiếp trở lại. Mặc dù không có bệnh nhân nào được chỉ định khám trực tiếp có bất kỳ cuộc khám qua video nào trước đại dịch, nhưng một số bệnh nhân đã đăng ký không có lựa chọn nào khác ngoài việc khám qua video do những thay đổi nhanh chóng trong các hoạt động chăm sóc ngoại trú. Đội ngũ nghiên cứu đã làm việc chăm chỉ để đưa những người tham gia trở lại phương thức được chỉ định theo thời gian, hạn chế số lần khám qua video trong nhóm trực tiếp càng nhiều càng tốt và các phân tích độ nhạy mô tả cho thấy tỷ lệ nhiễu do can thiệp thấp không làm thay đổi đáng kể kết quả. Thứ hai, tỷ lệ đăng ký bệnh nhân thấp hơn và tỷ lệ hao hụt cao hơn so với các nghiên cứu chăm sóc giảm nhẹ trước đây, 21 , 22 có thể phản ánh sự gia tăng tính không đồng nhất trong quần thể và các hoạt động điều trị trên 22 trung tâm ung thư, điều này càng trầm trọng hơn do tác động của đại dịch. Nghiên cứu không thể đánh giá được sai lệch tiềm ẩn trong việc lựa chọn mẫu, vì những bệnh nhân từ chối tham gia không đồng ý cho nhân viên thu thập thông tin nhân khẩu học xã hội của họ. Thứ ba, so với thử nghiệm trước đây về chăm sóc giảm nhẹ sớm cho những bệnh nhân ung thư phổi và ung thư đường tiêu hóa giai đoạn tiến triển, trong đó 78,6% bệnh nhân có người chăm sóc đã đăng ký, thì có ít hơn đáng kể 43 bệnh nhân trong thử nghiệm đa địa điểm này xác định được người chăm sóc có khả năng tham gia (59,0%). Thứ tư, cần nghiên cứu thêm để tăng cường sự đại diện của những bệnh nhân có nhiều hoàn cảnh khác nhau trong các nghiên cứu chăm sóc sức khỏe từ xa và tiến hành phân tích nhóm nhỏ để xác định xem hiệu quả can thiệp có khác nhau dựa trên các biến nhân khẩu học xã hội chính (ví dụ: độ tuổi, trình độ học vấn), tình trạng hiệu suất, kinh nghiệm công nghệ và sự hiện diện của người chăm sóc hay không.
Kết luận
Khi chúng ta hướng tới tương lai và các nhà hoạch định chính sách tranh luận về các quy định hậu đại dịch và việc thanh toán cho dịch vụ chăm sóc sức khỏe từ xa, nghiên cứu hiện tại bổ sung bằng chứng quan trọng để hỗ trợ việc tiếp cận liên tục các dịch vụ chăm sóc sức khỏe từ xa, đặc biệt là đối với những nhóm dân số dễ bị tổn thương mắc bệnh nghiêm trọng. Hơn nữa, mặc dù các cuộc khám qua video giúp khắc phục những bất bình đẳng chính bằng cách tiếp cận những bệnh nhân từ các vùng địa lý xa xôi, nhưng nhiều cá nhân có khả năng tiếp cận công nghệ, hiểu biết về sức khỏe và trình độ tiếng Anh hạn chế, cũng như những người khiếm thị hoặc khiếm thính, sẽ cần thêm hỗ trợ để đảm bảo chăm sóc công bằng thông qua các phương pháp trực tuyến. 44 Tuy nhiên, nghiên cứu này chứng minh rằng một nhóm dân số lớn tuổi có bệnh lý nghiêm trọng, bao gồm một số người có rất ít kinh nghiệm về công nghệ, có thể tham gia thành công các cuộc khám qua video với sự hỗ trợ tối thiểu. Sự tương đương của các phương thức này trong một nhóm dân số mắc bệnh nghiêm trọng nhấn mạnh nhu cầu cấp thiết đối với các bác sĩ lâm sàng, hệ thống chăm sóc sức khỏe và các nhà hoạch định chính sách trong việc mở rộng khả năng tiếp cận công bằng đối với dịch vụ chăm sóc giảm nhẹ dựa trên bằng chứng và xây dựng các hướng dẫn cho một tiêu chuẩn chăm sóc mới bao gồm việc áp dụng rộng rãi các dịch vụ chăm sóc sức khỏe từ xa.
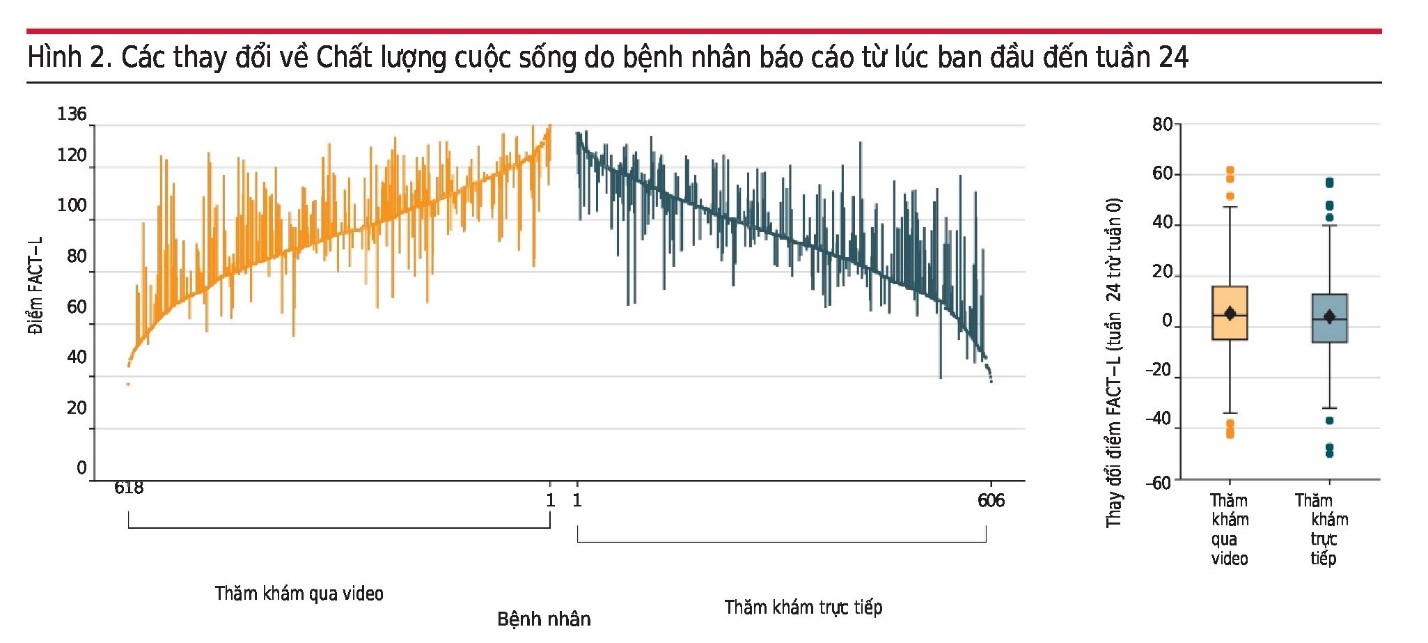
Biểu đồ đường song song chứa 1 chấm có đường thẳng đứng cho mỗi người tham gia (được sắp xếp theo điểm FACT-L ban đầu) kéo dài từ giá trị FACT-L tuần 0 (chấm) đến giá trị ở tuần 24 (cuối đường thẳng đứng). Những người tham gia có điểm FACT-L được quan sát ở ban đầu nhưng không có ở tuần 24 được mô tả là một chấm không có đường thẳng đứng. Những người tham gia không có điểm FACT-L ban đầu (15 người được phân ngẫu nhiên vào các buổi khám qua video, 11 người được phân ngẫu nhiên vào các buổi khám trực tiếp) đã bị loại trừ. Các đường thẳng đứng giảm dần biểu thị chất lượng cuộc sống do bệnh nhân báo cáo ngày càng xấu đi theo thời gian; các đường thẳng đứng tăng dần biểu thị sự cải thiện chất lượng cuộc sống do bệnh nhân báo cáo. Các giá trị ban đầu được sắp xếp theo thứ tự tăng dần đối với những người tham gia được phân công vào các buổi khám qua video và thứ tự giảm dần đối với những người tham gia được phân công vào các buổi khám trực tiếp. Trên biểu đồ hộp, phần trên cùng và dưới cùng của các hộp biểu thị IQR; các đường ngang ở giữa biểu thị trung vị; và hình thoi biểu thị giá trị trung bình. Các đường râu kéo dài đến các giá trị cao nhất và thấp nhất trong vòng 1,5 lần IQR và các chấm phản ánh dữ liệu cực đoan hơn.
FACT-L biểu thị Đánh giá chức năng của liệu pháp điều trị ung thư-Phổi (xem chú thích của Bảng 1 để biết phạm vi điểm và cách giải thích).
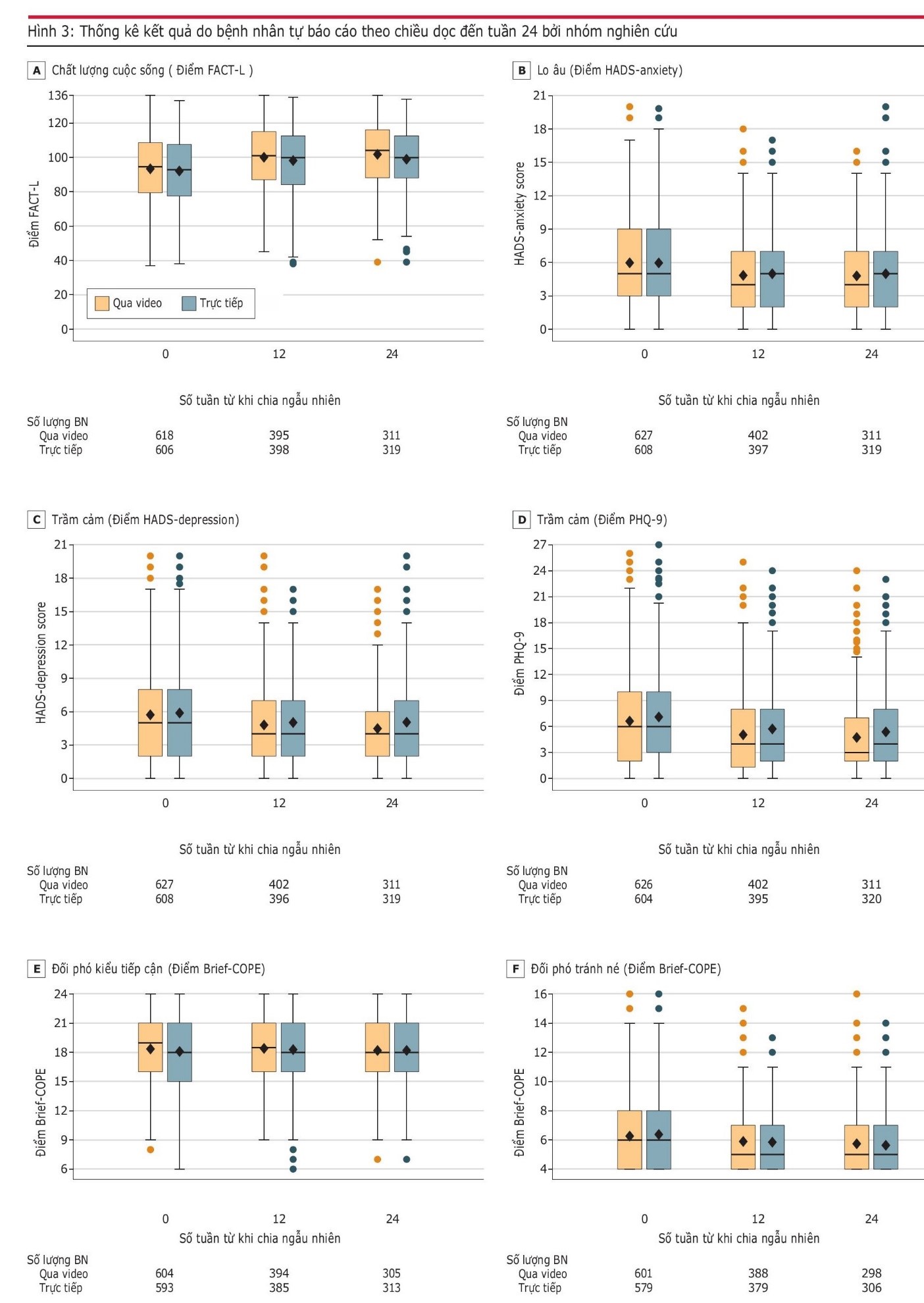
Phần trên và dưới của các hộp biểu thị độ trải giữa ( IQR); các đường ngang ở giữa là trung vị; và hình thoi là giá trị trung bình. Các đường ria kéo dài đến các giá trị cao nhất và thấp nhất trong vòng 1,5 lần IQR và các dấu chấm phản ánh dữ liệu cực đoan hơn.
Các số bên dưới các biểu đồ hiển thị số bệnh nhân trong mỗi nhóm đã hoàn thành đánh giá do bệnh nhân báo cáo.
Brief-COPE: Coping Orientation to Problems Experienced Inventory; FACT-L: Functional Assessment of Cancer Therapy-Lung; HADS: Hospital Anxiety and Depression Scale; PHQ-9: Patient Health Questionnaire-9
----------------------------------------------------------------------------------------------------------------
Thông tin bài báo
Ngày xuất bản: 27/6/2024.
Xuất bản trực tuyến:11/9/2024. doi:10.1001/jama.2024.13964
Tài liệu tham khảo
- Walling AM, Weeks JC, Kahn KL, et al. Symptom prevalence in lung and colorectal cancer patients. J Pain Symptom Manage. 2015;49(2):192-202. doi:10.1016/j.jpainsymman.2014.06.003
- Gonzalez-Ling A, Galindo Vázquez O, Espinoza Bello M, et al. Quality of life, anxiety, depression, and distress in patients with advanced and metastatic lung cancer. Palliat Support Care. 2023;21(4):608-615. doi:10.1017/S147895152200116X
- Gray TF, Plotke R, Heuer L, et al. Perceptions of prognosis and end-of-life care outcomes in patients with advanced lung and gastrointestinal cancer. Palliat Med. 2023;37(5):740-748. doi:10.1177/02692163231155511
- Verkissen MN, De Vleminck A, Groenvold M, et al. Functional impairment, symptom severity, and overall quality of life in patients with advanced lung or colorectal cancer in six European countries: baseline findings from the ACTION study. Support Care Cancer. 2021;29(10):5797-5810. doi:10.1007/s00520-021-06150-8
- Jacobs JM, Shaffer KM, Nipp RD, et al. Distress is interdependent in patients and caregivers with newly diagnosed incurable cancers. Ann Behav Med. 2017;51(4):519-531. doi:10.1007/s12160-017-9875-3
- Wood R, Taylor-Stokes G, Smith F, Chaib C. The humanistic burden of advanced non-small cell lung cancer (NSCLC) in Europe: a real-world survey linking patient clinical factors to patient and caregiver burden. Qual Life Res. 2019;28(7):1849-1861. doi:10.1007/s11136-019-02152-6
- Ferrell BR, Temel JS, Temin S, et al. Integration of palliative care into standard oncology care: American Society of Clinical Oncology clinical practice guideline update. J Clin Oncol. 2017;35(1):96-112. doi:10.1200/JCO.2016.70.1474
- Kavalieratos D, Corbelli J, Zhang D, et al. Association between palliative care and patient and caregiver outcomes: a systematic review and meta-analysis. JAMA. 2016;316(20):2104-2114. doi:10.1001/jama.2016.16840
- Haun MW, Estel S, Rücker G, et al. Early palliative care for adults with advanced cancer. Cochrane Database Syst Rev. 2017;6(6):CD01112 doi:10.1002/14651858.CD011129.pub2
- Huo B, Song Y, Chang L, Tan B. Effects of early palliative care on patients with incurable cancer: a meta-analysis and systematic review. Eur J Cancer Care (Engl). 2022;31(6):e13620. doi:1111/ecc.13620
- Aldridge MD, Hasselaar J, Garralda E, et al. Education, implementation, and policy barriers to greater integration of palliative care: a literature review. Palliat Med. 2016;30(3):224-239. doi:10.1177/0269216315606645
- Temel JS, Jackson VA, El-Jawahri A, et al. Stepped palliative care for patients with advanced lung cancer: a randomized clinical trial. JAMA. 2024;e2410398. doi:10.1001/jama.2024.10398
- Kircher SM, Mulcahy M, Kalyan A, Weldon CB, Trosman JR, Benson AB. Telemedicine in oncology and reimbursement policy during COVID-19 and beyond. J Natl Compr Canc Netw. 2020;1-7. doi:10.6004/jnccn.2020.7639
- Tang M, Reddy A. Telemedicine and its past, present, and future roles in providing palliative care to advanced cancer patients. Cancers (Basel). 2022;14(8):1884. doi:10.3390/cancers14081884
- Bange EM, Li Y, Kumar P, et al. The association between telemedicine, advance care planning, and unplanned hospitalizations among high-risk patients with cancer. Cancer. 2024;130(4):636-644. doi:10.1002/cncr.35116
- Patel KB, Turner K, Alishahi Tabriz A, et al. Estimated indirect cost savings of using telehealth among nonelderly patients with cancer. JAMA Netw Open. 2023;6(1):e2250211. doi:10.1001/jamanetworkopen.2022.50211
- Patel KB, Alishahi Tabriz A, Turner K, et al. Telemedicine adoption in an NCI-designated cancer center during the COVID-19 pandemic: a report on patient experience of care. J Natl Compr Canc Netw. 2023;21(5):496-502.e6. doi:10.6004/jnccn.2023.7008
- Shih KK, Arechiga AB, Chen X, et al. Telehealth preferences among patients with advanced cancer in the post COVID-19 vaccine era. J Pain Symptom Manage. 2024;67(6):525-534.e1. doi:10.1016/j.jpainsymman.2024.02.572
- Shaffer KM, Turner KL, Siwik C, et al. Digital health and telehealth in cancer care: a scoping review of reviews. Lancet Digit Health. 2023;5(5):e316-e327. doi:10.1016/S2589-7500(23)00049-3
- Chua IS, Zachariah F, Dale W, et al. Early integrated telehealth versus in-person palliative care for patients with advanced lung cancer: a study protocol. J Palliat Med. 2019;22(S1):7-19. doi:10.1089/jpm.2019.0210
- Temel JS, Greer JA, Muzikansky A, et al. Early palliative care for patients with metastatic non-small-cell lung cancer. N Engl J Med. 2010;363(8):733-742. doi:10.1056/NEJMoa1000678
- Temel JS, Greer JA, El-Jawahri A, et al. Effects of early integrated palliative care in patients with lung and GI cancer: a randomized clinical trial. J Clin Oncol. 2017;35(8):834-841. doi:10.1200/JCO.2016.70.5046
- Cella D. The Functional Assessment of Cancer Therapy-Lung and Lung Cancer Subscale assess quality of life and meaningful symptom improvement in lung cancer. Semin Oncol. 2004;31(3)(suppl 9):11-15. doi:10.1053/j.seminoncol.2004.04.008
- Cella D, Eton DT, Fairclough DL, et al. What is a clinically meaningful change on the Functional Assessment of Cancer Therapy-Lung (FACT-L) questionnaire? Results from Eastern Cooperative Oncology Group (ECOG) study 5592. J Clin Epidemiol. 2002;55(3):285-295. doi:10.1016/S0895-4356(01)00477-2
- Rubin HR, Gandek B, Rogers WH, Kosinski M, McHorney CA, Ware JE Jr. Patients’ ratings of outpatient visits in different practice settings. Results from the medical outcomes study. JAMA. 1993;270(7):835-840. doi:10.1001/jama.1993.03510070057036
- Zigmond AS, Snaith RP. The Hospital Anxiety and Depression Scale. Acta Psychiatr Scand. 1983;67(6):361-370. doi:10.1111/j.1600-0447.1983.tb09716.x
- Kroenke K, Spitzer RL, Williams JB. The PHQ-9: validity of a brief depression severity measure. J Gen Intern Med. 2001;16(9):606-613. doi:10.1046/j.1525-1497.2001.016009606.x
- Carver CS. You want to measure coping but your protocol’s too long: consider the Brief COPE. Int J Behav Med. 1997;4(1):92-100. doi:10.1207/s15327558ijbm0401_6
- Hagan TL, Fishbein JN, Nipp RD, et al. Coping in patients with incurable lung and gastrointestinal cancers: a validation study of the Brief COPE. J Pain Symptom Manage. 2017;53(1):131-138. doi:10.1016/j.jpainsymman.2016.06.005
- Minaya P, Baumstarck K, Berbis J, et al. The CareGiver Oncology Quality of Life questionnaire (CarGOQoL): development and validation of an instrument to measure the quality of life of the caregivers of patients with cancer. Eur J Cancer. 2012;48(6):904-911. doi:10.1016/j.ejca.2011.09.010
- Wright AA, Zhang B, Ray A, et al. Associations between end-of-life discussions, patient mental health, medical care near death, and caregiver bereavement adjustment. JAMA. 2008;300(14):1665-1673. doi:10.1001/jama.300.14.1665
- Cella D, Hahn EA, Dineen K. Meaningful change in cancer-specific quality of life scores: differences between improvement and worsening. Qual Life Res. 2002;11(3):207-221. doi:10.1023/A:1015276414526
- Walker E, Nowacki AS. Understanding equivalence and noninferiority testing. J Gen Intern Med. 2011;26(2):192-196. doi:10.1007/s11606-010-1513-8
- Kurland BF, Johnson LL, Egleston BL, Diehr PH. Longitudinal data with follow-up truncated by death: match the analysis method to research aims. Stat Sci. 2009;24(2):211. doi:10.1214/09-STS293
- Colantuoni E, Scharfstein DO, Wang C, et al. Statistical methods to compare functional outcomes in randomized controlled trials with high mortality. BMJ. 2018;360:j5748. doi:10.1136/bmj.j5748
- Van Buuren S, Groothuis-Oudshoorn K. Mice: multivariate imputation by chained equations in R. J Stat Softw. 2011;45(3):1-67. doi:10.18637/jss.v045.i03
- Hernán MA, Robins JM. Per-protocol analyses of pragmatic trials. N Engl J Med. 2017;377(14):1391-1398. doi:10.1056/NEJMsm1605385
- Sussman JB, Hayward RA. An IV for the RCT: using instrumental variables to adjust for treatment contamination in randomised controlled trials. BMJ. 2010;340:c2073. doi:10.1136/bmj.c2073
- Sadang KG, Centracchio JA, Turk Y, et al. Clinician perceptions of barriers and facilitators for delivering early integrated palliative care via telehealth. Cancers (Basel). 2023;15(22):5340. doi:10.3390/cancers15225340
- Temel JS, Greer JA, Admane S, et al. Longitudinal perceptions of prognosis and goals of therapy in patients with metastatic non-small-cell lung cancer: results of a randomized study of early palliative care. J Clin Oncol. 2011;29(17):2319-2326. doi:10.1200/JCO.2010.32.4459
- Greer JA, Jacobs JM, El-Jawahri A, et al. Role of patient coping strategies in understanding the effects of early palliative care on quality of life and mood. J Clin Oncol. 2018;36(1):53-60. doi:10.1200/JCO.2017.73.7221
- Alam S, Hannon B, Zimmermann C. Palliative care for family caregivers. J Clin Oncol. 2020;38(9):926-936. doi:10.1200/JCO.19.00018
- El-Jawahri A, Greer JA, Pirl WF, et al. Effects of early integrated palliative care on caregivers of patients with lung and gastrointestinal cancer: a randomized clinical trial. Oncologist. 2017;22(12):1528-1534. doi:10.1634/theoncologist.2017-0227
- Chen A, Ayub MH, Mishuris RG, et al. Telehealth policy, practice, and education: a position statement of the Society of General Internal Medicine. J Gen Intern Med. 2023;38(11):2613-2620. doi:10.1007/s11606-023-08190-8
Các tin khác
- Thực phẩm siêu chế biến và sức khỏe tim mạch - chuyển hóa ( 10:23 - 20/09/2025 )
- Những thách thức trong Điện tâm đồ lâm sàng - Một Trường Hợp ST Chênh Lên Bí Ẩn ( 10:29 - 15/09/2025 )
- Bí Mật Mới Về Viêm Khớp Vảy Nến: Liệu Pháp Phối Hợp Có An Toàn Như Bạn Nghĩ? ( 14:33 - 06/09/2025 )
- Phẫu thuật Mitrofanoff: hơn 40 năm sau. ( 07:36 - 28/03/2025 )
- NUTCRACKER SYNDROME NHÂN MỘT TRƯỜNG HỢP LÂM SÀNG HIẾM GẶP ( 08:19 - 16/10/2024 )
- BÁO CÁO CASE LÂM SÀNG SỎI TIẾT NIỆU DO ỐNG THÔNG JJ BỊ BỎ QUÊN ( 07:49 - 11/10/2024 )
- BÁO CÁO KẾT QUẢ BAN ĐẦU ĐẶT ỐNG THÔNG LỌC MÁU CÓ ĐƯỜNG HẦM TẠI BỆNH VIỆN TÂM TRÍ SÀI GÒN ( 13:42 - 01/10/2024 )
- TRƯỜNG HỢP ST CHÊNH LÊN Ở MỘT PHỤ NỮ NGỪNG TIM NGOẠI VIỆN ( 07:56 - 24/09/2024 )
- GIẢ ĐỘT QUỴ TRONG KHI UỐNG RƯỢU ( 10:44 - 23/09/2024 )
- Đánh giá nghi ngờ dị ứng kháng sinh ( 13:48 - 19/09/2024 )