Liên hệ tuyển sinh
Hợp tác Quốc tế
BÁO CÁO CASE LÂM SÀNG VIÊM PHỔI CỘNG ĐỒNG DO KLEBSIELLA SPP SINH ESBL VÀ NHIỄM NẤM Ở BỆNH NHÂN LỚN TUỔI
Ths.Bs. Nguyễn Thị Nhi Sa*
*Bệnh viện đa khoa Tâm Trí Sài Gòn
I.TÓM TẮT
Viêm phổi cộng đồng (Community-acquired pneumonia - CAP) là tình trạng nhiễm khuẩn cấp tính của nhu mô phổi mà bệnh nhân không có chăm sóc y tế gần đây. CAP thường được gây ra bởi các tác nhân vi khuẩn, virus, nấm. Bệnh nhân lớn tuổi có đáp ứng miễn dịch suy giảm, không chỉ có nguy cơ nhiễm khuẩn cao mà còn gia tăng tình trạng đề kháng kháng sinh. Trong báo cáo trước đây chỉ ra tình trạng suy giảm miễn dịch có mối liên quan có ý nghĩa với việc đồng nhiễm vi khuẩn và nấm.
K. pneumonia là nguyên nhân hàng đầu gây CAP ở châu Á với tỷ lệ tử vong cao. Đây cũng là một trong các tác nhân phổ biến gây CAP ở người lớn tuổi. Tình trạng đề kháng kháng sinh dễ xảy ra ở nhóm bệnh nhân này, đặc biệt ở những người có tình trạng bệnh lý đi kèm (bệnh ác tính, đái tháo đường, bệnh tim mạch,..). Bên cạnh đó, nhiễm nấm cũng xảy ra phổ biến hơn ở người già và suy giảm miễn dịch dẫn đến gia tăng tỷ lệ nhiễm nấm phổi. Việc xác định bệnh nhân CAP có đồng nhiễm các tác nhân vi khuẩn và nấm có ý nghĩa quan trọng trong việc điều trị bởi việc lựa chọn liệu pháp kháng sinh và kháng nấm phù hợp. Ngoài ra, ở bệnh nhân lớn tuổi với nhiều bệnh kèm thường có triệu chứng lâm sàng không đặc hiệu dẫn đến khó khăn cho việc chẩn đoán kịp thời và điều trị ban đầu.
Kết luận: Bệnh nhân lớn tuổi có nguy cơ cao mắc viêm phổi cộng đồng và thường có diễn tiến bệnh nặng. Tình trạng suy giảm miễn dịch ở người già có liên quan đến việc đồng nhiễm các tác nhân vi khuẩn và nấm. Tình trạng đề kháng kháng sinh cũng dễ xảy ra trên đối tượng bệnh nhân này. Tất cả các yếu tố trên đều góp phần quyết định chiến lược chẩn đoán và điều trị kịp thời cho bệnh nhân.
Từ khóa: Viêm phổi cộng đồng, Klebsiella spp, nấm, đồng nhiễm, lớn tuổi, đề kháng kháng sinh.
SUMMARY:
Community-acquired pneumonia (CAP) is defined as pneumonia in patient without recent healthy-care exposure. CAP can be due to bacterial, viral or fungal pathogens. Elderly people have decrease immune function and responses, they not only have a higher risk of infectious desease, but are also easily colonized by drug resistant. The previous study showed that immunocompromised status were significantly associated with fungal and bacterial co-infections.
K. pneumoniae is a major cause of CAP in Asia and is associated with a high mortality in this region. This is one of the most common cause of respiratory infection in elderly patients. Morevover, antibiotic resistant were observered in elderly patient, particularly in those with multiple comorbidities (diabetes mellitus, malignancy, cardiovascular disease, …). In addition, fungal infections are also more common in the elderly and immunocompromised patients has led to an increase in the incidence of pulmonary fungal infections. The indentification of co-infection of fungi and bacteria had a notable impact on clinical treatment, which is offered by treatment with antibacterial and antifungal. Further more, elderly patients with multiple comorbidities frequently present with atypical and nonspecific symptoms while they have infection, such as lack of fever of chills, making prompt diagnosis and management initiation more challenging.
Conclusion: The elderly population is at an increased risk for acquiring CAP and is more likely to suffer from severe disease. The immunocompromised status of elderly patients were significantly associated with fungal and bacterial co-infections. The antibiotic resistant were easily observered in elderly patient. All of that contribute important roles to stratery of diagnosis and treatment for patients.
Keyword: Community-acquired pneumonia (CAP), Klebsiella spp, co-infection, bacterial infection, fungal infection, elderly, antibiotic resistance.
II. GIỚI THIỆU CA BỆNH
Bệnh nhân nam 71 tuổi vào viện ngày 13/05/2024 vì sốt cao, ớn lạnh.
Bệnh sử: Cách nhập viện 1 ngày, bệnh nhân có triệu chứng sốt cao, ớn lạnh, nhức mỏi toàn thân, ho khạc đàm vàng.
Tiền sử: Tăng huyết áp, đái tháo đường type 2 đang điều trị, nhồi máu ổ khuyết cũ, rung nhĩ kịch phát đã về nhịp xoang.
Thăm khám lúc vào viện: Bệnh tỉnh, sốt 39,5 ˚C, ớn lạnh; mạch: 116 lần/phút; huyết áp: 120/80 mmHg; nhịp thở : 21 lần/phút; SpO2: 98%. Tim đều, rale nổ đáy phổi trái.
Các cận lâm sàng lúc vào viện: Công thức máu (bạch cầu 15,41x103/uL, neu 13,93%, neu 90% tiểu cầu 89x103/uL), CRP 4,47 mg/l, procalcitonin 0,358 ng/mL, creatinin 115,8 µmol/L, Xquang ngực: Thâm nhiễm kính mờ cạnh tim trái.
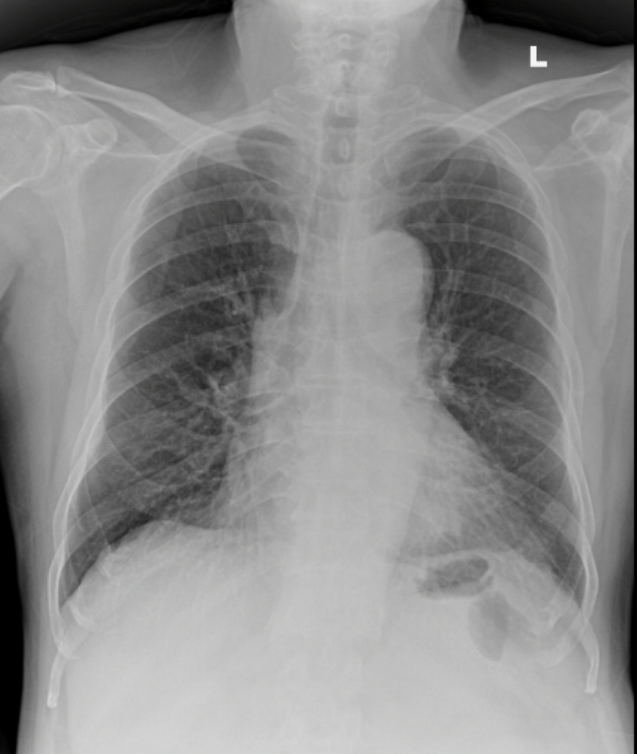
Bệnh nhân được chẩn đoán ban đầu với Viêm phổi/ theo dõi nhiễm trùng huyết/ theo dõi tổn thương thận cấp/ Tăng huyết áp/Đái tháo đường 2. Bệnh nhân được điều trị với Basultam + Ciprofloxacin, kiểm soát đường huyết bằng Insulin.
Diễn tiến lâm sàng sau 2 ngày, bệnh nhân còn sốt 38,5˚C, Cận lâm sàng: công thức máu (bạch cầu 5,83x103/uL, neut 7,17x103/uL, tiểu cầu 59x103/uL), CRP 100,37 mg/L, pro-calcitonin 2,51 ng/mL, creatinin 113,2 µmol/L.
Bệnh nhân được hội chẩn cấp II và thống nhất nâng bậc kháng sinh điều trị với Meropenem khi chưa có kết quả kháng sinh đồ. Diễn tiến lâm sàng sau đó, bệnh nhân hết sốt, còn ho khạc đàm vàng, rale nổ ở phổi, công thức máu (bạch cầu 8,03x103/uL), CRP 24,08 mg/l, creatinin 87 µmol/l.
Kết quả cấy đàm sau 5 ngày nhiễm Klebsiella spp sinh men ESBL, đề kháng với amoxicillin, cefaclor, cefepime, ceforerazone, cefotaxime, ceftriaxone, cephalexine, nhiễm vi nấm dạng hạt men Candida spp. Xét nghiệm BK đàm âm tính, cấy máu âm tính. Bệnh nhân được điều trị bổ sung thuốc kháng nấm fluconazole 100mg trong 7 ngày, xuất viện và tái khám định kỳ, lâm sàng bệnh nhân ổn định, công thức máu tiểu cầu về bình thường.
III. BÀN LUẬN
Viêm phổi cộng đồng ngày càng gia tăng ở người lớn tuổi với tỷ lệ tử vong cao, nguy cơ tiên lượng xấu cũng gia tăng theo độ tuổi. Những yếu tố liên quan đến tuổi như bệnh kèm, tình trạng dinh dưỡng, rối loạn chức năng nuốt làm gia tăng tỷ lệ CAP ở bệnh nhân lớn tuổi.
Theo các hướng dẫn, kháng sinh điều trị ban đầu cho viêm phổi cộng đồng do Klebsiella spp là nhóm cephalosporin thế hệ 3 hoặc nhóm quinolone, phác đồ ít nhất 14 ngày. Tuy nhiên, Klebsiella pneumonia sinh men betalactam phổ rộng (Extended-spectrum β-lactamses - ESBL) đang trở thành một tác nhân kháng thuốc cao trong viêm phổi cộng đồng với tỷ lệ tử vong hàng đầu trong các bệnh nhiễm khuẩn do vi khuẩn kháng thuốc. Trong trường hợp này, nghiên cứu đã cho thấy việc sử dụng sớm kháng sinh nhóm carbapenem giảm tỷ lệ tử vong đáng kể sau 14 ngày.
Viêm phổi do nấm thường ít gặp hơn so với tác nhân do vi khuẩn và virus, việc chẩn đoán sớm ban đầu có vai trò quan trọng giúp giảm tỷ lệ tử vong do bệnh. Viêm phổi do nấm thường xảy ra trên bệnh nhân có các yếu tố nguy cơ như: bệnh lý ác tính, bệnh phổi tắc nghẽn mãn tính, đái tháo đường, suy giảm miễn dịch. Tác nhân thường gặp là Candida chiếm 70-90%. Triệu chứng lâm sàng thường không đặc hiệu, triệu chứng ban đầu thường kín đáo. Tiêu chuẩn vàng để chẩn đoán là bằng chứng mô bệnh học thông qua sinh thiết phổi. Việc phát hiện Candida từ bệnh phẩm dịch tiết đường hô hấp bệnh nhân có hệ miễn dịch bình thường không cần điều trị trừ khi có bằng chứng nhiễm Candida xâm lấn (cấy máu hoặc cấy nước tiểu dương tính). Đối với bệnh nhân suy giảm miễn dịch, nếu có bằng chứng nhiễm Candida xâm lấn trong bối cảnh triệu chứng lâm sàng dai dẳng mặc dù có kháng sinh phổ rộng kết hợp và kết quả nuôi cấy đàm dương tính với Candida thì cần được điều trị.
Trong một số nghiên cứu chứng minh việc đồng nhiễm nấm Candida với tác nhân vi khuẩn trong viêm phổi dẫn đến các tương tác bất lợi như: tăng sự bám dính của Candida vào biểu mô, hình thành màng sinh học hỗn hợp vi khuẩn-nấm làm tăng sức đề kháng của vi khuẩn, tăng độc lực và tình trạng đề kháng kháng sinh của vi khuẩn gram âm, thúc đẩy sự chuyển dạng nấm men thành nấm sợi xâm lấn vào biểu mô, phản ứng viêm gây ra bởi Candida khiến vi khuẩn gram âm ít bị thực bào hơn bởi các đại thực bào phế nang. Nghiên cứu còn cho thấy, việc sử dụng liệu pháp kháng nấm làm giảm các marker viêm trong viêm phổi do vi khuẩn kèm theo sự hiện diện của Candida.
Trong ca lâm sàng của chúng tôi, đối tượng là bệnh nhân lớn tuổi, cơ địa suy giảm miễn dịch cho các bệnh lý đi kèm như đái tháo đường, tăng huyết áp, nhồi máu não là các yếu tố thuận lợi cho viêm phổi do đồng nhiễm Klebsiella spp và nấm Candida spp. Bên cạnh đó, bệnh nhân có biểu hiện của nhiễm trùng nặng như giảm chức năng thận, giảm tiểu cầu, tăng chỉ số CRP, pro-calcitonin, do đó việc đánh giá nâng bậc kháng sinh trong điều trị ban đầu kháng sinh theo kinh nghiệm là việc cấp thiết và kịp thời nhằm cải thiện tiên lượng, giảm tỷ lệ tử vong cho bệnh nhân. Ngoài ra, việc nhiễm nấm Candida đi kèm là một thách thức trong điều trị bệnh nhân của chúng tôi, trong bối cảnh bệnh nhân có hệ miễn dịch suy giảm, viêm phổi do tác nhân Klebsiella spp sinh men ESBL, việc sử dụng liệu pháp kháng nấm trên bệnh nhân này là cần thiết. Qua theo dõi, bệnh nhân đáp ứng tốt với điều trị, triệu chứng lâm sàng cải thiện và các chỉ số cận lâm sàng về bình thường.
IV. KẾT LUẬN
Viêm phổi cộng đồng ở người lớn tuổi có tiên lượng nặng và nguy cơ tử vong cao. Tình trạng Klebsiella pneumonia sinh men betalactam phổ rộng đang trở thành một tác nhân kháng thuốc cao trong viêm phổi cộng đồng. Việc điều trị kháng sinh theo kinh nghiệm và thay đổi kháng sinh dựa trên đáp ứng lâm sàng là việc làm cấp thiết giảm nguy cơ tử vong. Nhiễm nấm Candida dễ xảy ra ở bệnh nhân suy giảm miễn dịch, sử dụng kháng sinh. Quyết định điều trị viêm phổi do vi khuẩn kèm phát hiện nấm Candida cần được cá thể hóa dựa vào các yếu tố: cơ địa suy giảm miễn dịch, có bằng chứng Candida xâm lấn, điều trị kháng sinh phổ rộng không có hiệu quả, tác nhân vi khuẩn gram âm kháng thuốc.
V.TÀI LIỆU THAM KHẢO
- Lê, B. H., & Nguyễn, Đ. C. (2022). Nghiên cứu đặc điểm viêm phổi cộng đồng do klebsiella pneumonia sinh ESBL tại bệnh viện Thống Nhất. Tạp chí Y học Việt Nam, 517(2).
- Chen, Y. C. et al (2024). Risk Factors and Outcomes of Community-Acquired Carbapenem-Resistant Klebsiella pneumoniae Infection in Elderly Patients. Antibiotics, 13(3), 282.
- Barkauskas, C. E., & Perfect, J. R. (2009). Candida pneumonia: what we know and what we don’t. Current Fungal Infection Reports, 3, 21-31.
- Paterson, D. L. et al (2004). Antibiotic therapy for Klebsiella pneumoniae bacteremia: implications of production of extended-spectrum β-lactamases. Clinical infectious diseases, 39(1), 31-37.
- Juan, C. H. et al (2020). Clinical characteristics of patients with pneumonia caused by Klebsiella pneumoniae in Taiwan and prevalence of antimicrobial-resistant and hypervirulent strains: a retrospective study. Antimicrobial Resistance & Infection Control, 9, 1-8.
- Lease, E. D., & Alexander, B. D. (2011, December). Fungal diagnostics in pneumonia. In Seminars in respiratory and critical care medicine (Vol. 32, No. 06, pp. 663-672). © Thieme Medical Publishers.
- Majdawati, A. (2021, January). Diagnostic Test of Chest Radiograph on Fungal Pneumoniae. In 4th International Conference on Sustainable Innovation 2020–Health Science and Nursing (ICoSIHSN 2020) (pp. 228-233). Atlantis Press.
- Meena, D. S., & Kumar, D. (2022). Candida pneumonia: an innocent bystander or a silent killer?. Medical Principles and Practice, 31(1), 98-102.
- Simonetti, A. F. et al (2014). Management of community-acquired pneumonia in older adults. Therapeutic advances in infectious disease, 2(1), 3-16.
- Zhao, Z. et al (2021). Prevalence of fungal and bacterial co-infection in pulmonary fungal infections: a metagenomic next generation sequencing-based study. Frontiers in cellular and infection microbiology, 11, 749905.
Các tin khác
- Thực phẩm siêu chế biến và sức khỏe tim mạch - chuyển hóa ( 10:23 - 20/09/2025 )
- Những thách thức trong Điện tâm đồ lâm sàng - Một Trường Hợp ST Chênh Lên Bí Ẩn ( 10:29 - 15/09/2025 )
- Bí Mật Mới Về Viêm Khớp Vảy Nến: Liệu Pháp Phối Hợp Có An Toàn Như Bạn Nghĩ? ( 14:33 - 06/09/2025 )
- Phẫu thuật Mitrofanoff: hơn 40 năm sau. ( 07:36 - 28/03/2025 )
- NUTCRACKER SYNDROME NHÂN MỘT TRƯỜNG HỢP LÂM SÀNG HIẾM GẶP ( 08:19 - 16/10/2024 )
- CHĂM SÓC GIẢM NHẸ SỚM BẰNG TELEHEALTH SO VỚI CHĂM SÓC GIẢM NHẸ SỚM TRỰC TIẾP TRÊN BỆNH NHÂN UNG THƯ PHỔI GIAI ĐOẠN TIẾN TRIỂN ( 09:01 - 12/10/2024 )
- BÁO CÁO CASE LÂM SÀNG SỎI TIẾT NIỆU DO ỐNG THÔNG JJ BỊ BỎ QUÊN ( 07:49 - 11/10/2024 )
- BÁO CÁO KẾT QUẢ BAN ĐẦU ĐẶT ỐNG THÔNG LỌC MÁU CÓ ĐƯỜNG HẦM TẠI BỆNH VIỆN TÂM TRÍ SÀI GÒN ( 13:42 - 01/10/2024 )
- TRƯỜNG HỢP ST CHÊNH LÊN Ở MỘT PHỤ NỮ NGỪNG TIM NGOẠI VIỆN ( 07:56 - 24/09/2024 )
- GIẢ ĐỘT QUỴ TRONG KHI UỐNG RƯỢU ( 10:44 - 23/09/2024 )