Liên hệ tuyển sinh
Hợp tác Quốc tế
MỘT TRƯỜNG HỢP TRÀN KHÍ MÀNG PHỔI TỰ PHÁT THỨ PHÁT ĐƯỢC PHẪU THUẬT KHÂU KÉN KHÍ TẠI BỆNH VIỆN TÂM TRÍ SÀI GÒN
Ths.Bs.CKI. Ngô Bảo Khoa*
* Bệnh viện Tâm Trí Sài Gòn
TÓM TẮT
Tràn khí màng phổi tự phát thứ phát là hậu quả của bệnh lý phổi mạn tính có sẵn trên người bệnh, có tỉ lệ tử vong cao hơn và thời gian nằm viện dài hơn tràn khí màng phổi không có bệnh lý phổi nền. Các trường hợp tràn khí màng phổi tự phát thứ phát cần được xử trí ban đầu khẩn cấp và điều trị đúng cách để đem lại kết quả tốt nhất.
Trong bài viết này, chúng tôi giới thiệu một trường hợp tràn khí màng phổi tự phát thứ phát được điều trị thành công tại bệnh viện Tâm Trí Sài Gòn.
Từ khóa: tràn khí màng phổi, tràn khí màng phổi tự phát, tràn khí màng phổi tự phát thứ phát, rò khí kéo dài.
SUMMARY
Secondary spontaneous pneumothorax is a consequence of patient’s pre-existing chronic lung disease, which has higher mortality and longer hospital admission than pneumothorax without underlying lung diseases. Secondary spontaneous pneumothorax cases require urgent initial treatment and appropriate sequent treatment to achieve the best results.
In this article, we introduce a case of secondary spontaneous pneumothorax that was successfully cured at Tam Tri Saigon Hospital.
Keywords: pneumothorax, spontaneous pneumothorax, secondary spontaneous pneumothorax, persistent air leak.
I. ĐẶT VẤN ĐỀ
Tràn khí màng phổi là sự hiện diện của khí trong khoang màng phổi. Tràn khí màng phổi lượng nhiều có thể gây ra khó thở và đưa đến tử vong nếu không được xử trí kịp thời và đúng cách. Tràn khí màng phổi chia thành hai loại là tràn khí màng phổi tự phát và tràn khí màng phổi do sang chấn. Tràn khí màng phổi tự phát là tràn khí màng phổi không có nguồn gốc chấn thương, do vỡ kén khí (bullae) hoặc bong bóng khí (bleb) (kén khí có đường kính > 2cm, bong bóng khí có đường kính 1-2 cm), làm khí thoát vào trong khoang màng phổi. Tràn khí màng phổi tự phát chia thành hai loại là tràn khí màng phổi tự phát nguyên phát (PSP) và tràn khí màng phổi tự phát thứ phát (SSP). SSP là hậu quả của một quá trình bệnh lý phổi có sẵn, đa số là do bệnh phổi tắc nghẽn mạn tính (COPD), lao, ung thư phổi (nguyên phát hoặc di căn) … hoặc gặp ở người hút thuốc nhiều.
So với PSP, SSP xảy ra ở những bệnh nhân lớn tuổi, thường có nhiều vấn đề về sức khỏe đi kèm, người bệnh thường xuyên bị thiếu ôxy do có bệnh lý phổi mạn tính nên có nguy cơ bị rò khí kéo dài, nguy cơ tái phát và tử vong cao hơn. Vì thế, việc điều trị tràn khí màng phổi tự phát thứ phát cần được thực hiện đúng cách, kịp thời và hiệu quả bởi bác sĩ chuyên khoa để xử lý ban đầu tình trạng khó thở do tràn khí màng phổi, chấm dứt được tình trạng tràn khí màng phổi kéo dài, ngăn ngừa tràn khí màng phổi tái phát sau này.
Trong bài viết này, chúng tôi giới thiệu một trường hợp SSP được điều trị thành công tại Bệnh viện Tâm Trí Sài Gòn.
II. BÁO CÁO CA BỆNH
Ngày 12/5/2024, ông Đ.N.T, nam, sinh năm 1965, nhà ở Hóc Môn (TP.HCM), vào khoa Cấp cứu của Bệnh viện Tâm Trí Sài Gòn vì khó thở. Cách nhập viện một ngày, ông T. đột ngột cảm thấy khó thở, có cảm giác nặng lồng ngực bên phải nhưng vẫn còn chịu đựng được. Tình trạng này ngày càng tăng dần nên ông đến bệnh viện để khám. Ông T. có tiền căn lao phổi cách đây 30 năm và tiền căn hút thuốc lá đã bỏ thuốc lá được 24 năm.
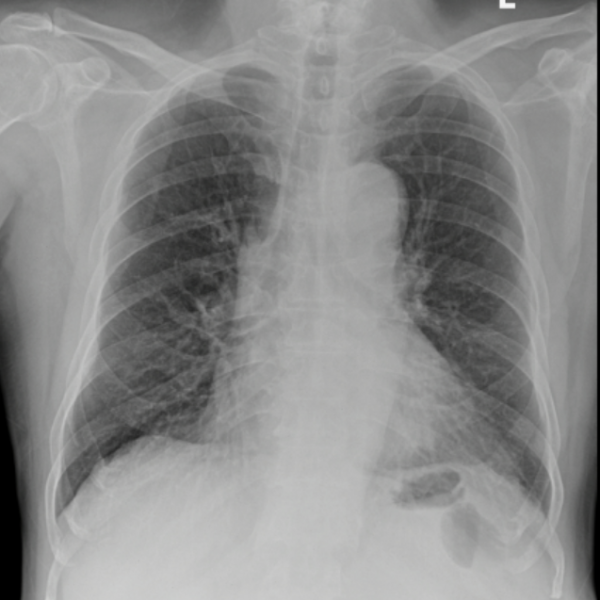
Tại khoa Cấp cứu của Bệnh viện Tâm Trí Sài Gòn, người bệnh được thăm khám, cho làm các xét nghiệm máu và chẩn đoán hình ảnh cần thiết. Phim X-quang ngực thẳng cho thấy có tình trạng tràn khí màng phổi phải lượng nhiều. Chẩn đoán đưa ra là: Tràn khí màng phổi phải tự phát thứ phát lượng nhiều/lao phổi cũ. Người bệnh được xử trí tiến hành phẫu thuật đặt dẫn lưu màng phổi phải.
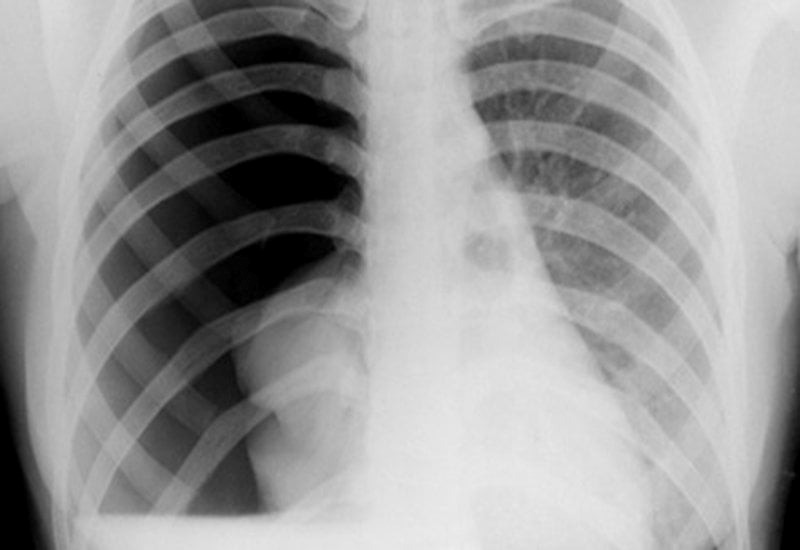
Phim X-quang ngực thẳng cho thấy có tràn khí màng phổi phải lượng nhiều
Sau phẫu thuật, lượng khí thoát ra ống dẫn lưu màng phổi phải nhiều và liên tục. Người bệnh được hướng dẫn tập vật lý trị liệu hô hấp và theo dõi dẫn lưu màng phổi phải trong ba ngày. Tuy nhiên, sau mổ ba ngày, mức độ khí thoát qua ống dẫn lưu vẫn còn nhiều, trên X‑quang ngực thẳng cho thấy phổi không nở hoàn toàn, do đó có chỉ định phẫu thuật khâu chỗ dò khí ở nhu mô phổi.
Ca mổ diễn ra vào ngày 15/5/2024, ba ngày sau khi người bệnh được đặt dẫn lưu màng phổi phải. Người bệnh được gây mê nội khí quản hai nòng để có thể làm xẹp phổi phải khi mổ. Trước tiên, chúng tôi vào ngực bằng 3 lỗ trocar (2 trocar 5mm và 1 trocar 10mm cho camera), quan sát thấy ở đỉnh phổi phải có kén khí phổi lớn bị vỡ (là nguyên nhân gây tràn khí màng phổi trong đợt này), kèm theo ở thùy trên phổi phải có bốn kén khí khác chưa vỡ và nhiều bóng khí nhỏ nằm rải rác nên quyết định chuyển mổ mở với đường mở ngực nhỏ khoảng 4cm (đưởng mổ nối 2 lỗ trocar 5mm, còn lỗ trocar 10mm được sử dụng để đặt dẫn lưu màng phổi sau mổ) để giải quyết triệt để các tổn thương và phòng ngừa tái phát hiệu quả. Qua đường mở ngực nhỏ khoảng 4cm ở khoang liên sườn III-IV vùng ngực bên, chúng tôi khâu bít chỗ rách trên nhu mô phổi (là đáy kén khí phổi bị vỡ). Bên cạnh đó, chúng tôi khâu bít bốn kén khí chưa vỡ và tạo dính bằng cách chà nhám màng phổi thành phần nửa trên khoang lồng ngực để phòng ngừa tràn khí màng phổi tái phát sau này.
Vào ngày hậu phẫu thứ nhất, kiểm tra ghi nhận không còn xì khí qua ống dẫn lưu màng phổi phải (ống dẫn lưu đặt trong mổ) và trên phim X-quang ngực thẳng ghi nhận không còn tràn khí màng phổi phải, phổi phải nở tốt. Vì vậy, người bệnh đã được rút dẫn lưu màng phổi phải và sau đó hồi phục tốt nên được cho xuất viện sớm.
III. BÀN LUẬN
Trong bước tiếp cận ban đầu với bệnh nhân bị SSP, nếu bệnh nhân có tràn khí màng phổi lượng nhiều hoặc gây ảnh hưởng hô hấp, cần dẫn lưu lượng khí này. Phương pháp chọc hút khí (được đưa ra trước đây) cho thấy kém hiệu quả và sẽ thất bại nếu có rò khí dai dẳng, vì vậy, phương pháp này không đóng vai trò quan trọng trong hướng dẫn của Hội Lồng ngực Anh (BTS) [3] và không được Hội Bác sĩ Lồng ngực Hoa Kỳ (ACCP) [2] khuyến cáo. Phương pháp được đề nghị là đặt dẫn lưu màng phổi [2,3]. Trong trường hợp này, người bệnh nhập viện vì khó thở, trên phim X-quang ngực thẳng thấy có tràn khí màng phổi phải lượng nhiều nên đã được mổ cấp cứu để dẫn lưu màng phổi phải.
Sau khi đặt dẫn lưu màng phổi, phương pháp hút dẫn lưu màng phổi bằng áp lực âm được xem là cách thức để tăng cường đưa toàn bộ lượng khí ra khỏi khoang màng phổi một cách nhanh chóng, làm phổi nở, lá thành và lá tạng màng phổi áp sát nhau, giúp “bít” lại lỗ rò. Tuy nhiên, có những nghiên cứu đưa ra kết luận là chưa thấy được lợi ích của việc hút dẫn lưu màng phổi [6]. Thêm nữa, điều này làm gia tăng tỉ lệ tái phát tràn khí màng phổi vì việc làm nở phổi tích cực làm giảm khả năng lành hoàn toàn tổn thương ở phổi [6]. Việc hút khí để phổi nở quá nhanh cũng cần được lưu ý, đặc biệt là trên các bệnh nhân bị xẹp phổi nhiều ngày, vì có thể đưa đến biến chứng phù phổi sau nở phổi, gây cơn căng đau màng phổi [4]. Ở người bệnh này, sau khi đặt dẫn lưu màng phổi, chúng tôi áp dụng vật lý trị liệu hô hấp, khuyến khích người bệnh tập thở, không hút bình dẫn lưu mà chỉ theo dõi lượng khí thoát ra qua bình dẫn lưu.
Sau khi đặt dẫn lưu màng phổi, nếu diễn tiến thuận lợi, lượng khí thoát qua ống dẫn lưu màng phổi giảm dần theo thời gian và sau cùng không còn thoát khí qua ống dẫn lưu màng phổi, chụp x-quang ngực thấy phổi nở tốt, không còn tràn khí màng phổi. Trường hợp này là do lỗ rò ở phổi tự khu trú, đã tự bít lại lúc đặt dẫn lưu hoặc bít trong vòng 12 – 24 giờ sau khi dẫn lưu màng phổi [1,5]. Khi đó, có thể lên kế hoạch rút dẫn lưu màng phổi nếu có bằng chứng phổi nở tốt và không tái phát tràn khí, nghĩa là: 1) dẫn lưu hết ra bọt khí, nghe phổi nở tốt, X-quang ngực thấy phổi nở hoàn toàn: kẹp ống dẫn lưu màng phổi trong 24 giờ; 2) sau 24 giờ, chụp X-quang ngực kiểm tra, xác định phổi vẫn nở hoàn toàn, không có hình ảnh tràn khí màng phổi: rút ống dẫn lưu màng phổi [1].
Tuy nhiên, có những trường hợp lỗ rò khí không tự bít lại được (do lỗ rò khí lớn hoặc có nhiều lỗ rò), đưa đến tràn khí màng phổi kéo dài. Tràn khí màng phổi kéo dài được định nghĩa là khí còn thoát ra ống dẫn lưu màng phổi sau 48 giờ đặt ống [3]. Tràn khí màng phổi kéo dài ở SSP phổ biến và ít diễn tiến tới tự ổn định (tự bít lỗ rò) hơn PSP [4]. Hướng dẫn của BTS cho rằng cần tiến hành phẫu thuật nếu còn rò khí sau 48 giờ [3]. Ở người bệnh này, theo dõi sau đặt dẫn lưu màng phổi qua 48 giờ, chúng tôi nhận thấy lượng khí thoát ra ống dẫn lưu vẫn còn nhiều nên lên kế hoạch tiến hành phẫu thuật nhằm điều trị dứt điểm tình trạng tràn khí màng phổi. Thời điểm phẫu thuật và chỉ định phẫu thuật ở người bệnh này là còn tràn khí màng phổi và không thấy phổi nở sau dẫn lưu màng phổi ba ngày.
Có đến 20% các trường hợp tràn khí màng phổi tự phát cần phải phẫu thuật để xử trí lỗ rò khí [1]. Phẫu thuật được sử dụng là mở ngực lớn, mở ngực nhỏ xuyên nách hoặc nội soi lồng ngực. Mục tiêu của phẫu thuật là: (1) kiểm soát chỗ rò khí; (2) tránh tái phát bằng các phương thức gây dính [1,5]. Với những trường hợp tràn khí màng phổi tự phát, chúng tôi thường áp dụng phương pháp phẫu thuật nội soi lồng ngực để xử lý các tổn thương, tuy nhiên, ở trường hợp này, sau khi vào ngực bằng 3 lỗ trocar (2 trocar 5mm và 1 trocar 10mm cho camera), chúng tôi ghi nhận ở thùy trên phổi phải có nhiều tổn thương bóng khí, kén khí cùng với kén khí lớn bị vỡ, vì vậy, để giải quyết triệt để các tổn thương và phòng ngừa tái phát hiệu quả, chúng tôi tiến hành mở ngực nhỏ khoảng 4cm (đưởng mổ nối 2 lỗ trocar 5mm, còn lỗ trocar 10mm được sử dụng để đặt dẫn lưu màng phổi sau mổ). Theo BTS, phẫu thuật nội soi lồng ngực có tỉ lệ biến chứng tương tự phẫu thuật mở (8-10%) nhưng có tỉ lệ tái phát cao hơn so với phẫu thuật mở (mức độ tái phát tràn khí là 5-10% với phẫu thuật nội soi so với 1% với phẫu thuật mở) vì tăng nguy cơ bỏ sót các bóng khí và giảm hiệu quả của việc gây dính cơ học [1,3].
Trong phẫu thuật, chúng tôi khâu kín chỗ rách trên nhu mô phổi (là đáy kén khí phổi bị vỡ). Để phòng ngừa tràn khí màng phổi tái phát sau này, chúng tôi khâu bít các bóng khí, kén khí chưa vỡ và làm dính màng phổi bằng phương pháp cơ học là chà nhám màng phổi thành phần nửa trên khoang lồng ngực. Hướng dẫn của ACCP đề nghị cần thực hiện các biện pháp phòng ngừa tái phát trên bệnh nhân tràn khí màng phổi tự phát thứ phát ở lần can thiệp đầu tiên [2,5]. Tỉ lệ tái phát ở phương thức điều trị bảo tồn là 25-50%, giảm xuống còn 10-25% sau khi điều trị làm dính nội khoa và 0-10% sau can thiệp phẫu thuật [3].
Một điều cần đề cập thêm là với những trường hợp rò khí kéo dài trên bệnh nhân SSP là không phải trường hợp nào cũng phù hợp để tiến hành phẫu thuật. Khi đó, lưu giữ người bệnh với ống dẫn lưu màng phổi hàng tuần trong bệnh viện là điều không khả thi vì không giải quyết dứt điểm tình trạng rò khí, tạo ra gánh nặng tâm lý và thể chất cho người bệnh, gia tăng nguy cơ gặp các biến chứng về sức khỏe... Với những trường hợp này, cần áp dụng những biện pháp khác ngoài phẫu thuật để điều trị như là làm dính màng phổi bằng hóa chất, đặt dẫn lưu màng phổi nối van một chiều Heimlich…
IV. KẾT LUẬN
SSP là tình trạng tràn khí màng phổi do vỡ bóng khí hoặc kén khí trên người bệnh có bệnh phổi nền, có thể gây khó thở và đưa đến tử vong nếu không được điều trị kịp thời và đúng cách. Điều trị những trường hợp SSP bị rò khí kéo dài cần phối hợp nhiều cách thức, chọn lựa phương pháp điều trị và phương pháp phẫu thuật phù hợp tùy theo từng cá thể. Phẫu thuật khâu hoặc cắt bỏ bóng khí/kén khí áp dụng trên người bệnh có chỉ định mổ là phương thức điều trị hiệu quả, giúp giải quyết tình trạng tràn khí màng phổi và phòng ngừa tái phát.
TÀI LIỆU THAM KHẢO
1. Nguyễn Thế Hiệp và các tác giả. Tràn khí màng phổi tự phát. Điều trị học ngoại khoa Lồng ngực – Tim mạch. Nhà xuất bản Y học. 2008. 170-183.
2. Baumann M.H., Strange C., Heffner J.E., Light R., Kirby T.J., Klein J., Luketich J.D., Panacek E.A., Sahn S.A. Management of spontaneous pneumothorax: An American College of Chest Physicians Delphi consensus statement. Chest. 2001. 119:590–602.
3. MacDuff A., Arnold A., Harvey J. Management of spontaneous pneumothorax: British Thoracic Society pleural disease guideline 2010. Thorax. 2010. 65 (Suppl. 2).
4. George William Nava, Steven Philip Walker. Management of the Secondary Spontaneous Pneumothorax: Current Guidance, Controversies, and Recent Advances. J Clin Med. 2022 Mar. 11(5): 1173.
5. Frank W. Sellke, Pedro J. del Nido, Scott J. Swanson. Spontanenous Pneumothorax. Sabiston & Spencer Surgery of the Chest. 2015. 462-466.
6. So S.Y., Yu D.Y. Catheter drainage of spontaneous pneumothorax: Suction or no suction, early or late removal?. Thorax. 1982. 37:46–48.
Các tin khác
- Viêm da tiết bã, dấu hiệu rối loạn hàng rào biểu mô hệ thống ( 07:44 - 08/11/2025 )
- Trí tuệ nhân tạo trong phẫu thuật ( 14:48 - 06/09/2025 )
- Abrocitinib: Hướng đi mới trong điều trị hội chứng SAPHO ( 14:49 - 20/06/2025 )
- Phát hiện Bệnh mạch máu collagen ở da từ những đốm ban dai dẳng ( 10:29 - 19/06/2025 )
- MỘT TRƯỜNG HỢP ABSCESS VÙNG HANG VỊ- CĂN BỆNH HIẾM GẶP- ĐƯỢC ĐIỀU TRỊ THÀNH CÔNG TẠI BỆNH VIỆN TÂM TRÍ CAO LÃNH ( 09:34 - 09/05/2025 )
- Phẫu thuật Mitrofanoff: 40 năm nhìn lại. ( 08:35 - 11/04/2025 )
- SỬ DỤNG MẬT ONG HOA TRÀM CHIẾU XẠ TRONG ĐIỀU TRỊ LOÉT TÌ ĐÈ ( 08:21 - 28/03/2025 )
- NHÂN MỘT TRƯỜNG HỢP GÃY NHIỀU XƯƠNG SƯỜN DO CHẤN THƯƠNG: CẬP NHẬT CÁC PHƯƠNG THỨC ĐIỀU TRỊ ( 16:26 - 16/07/2024 )
- QUẢN LÝ LIỆU PHÁP CHỐNG ĐÔNG MÁU TRONG PHẪU THUẬT ( 15:59 - 09/07/2024 )
- BÁO CÁO CA BỆNH LÂM SÀNG ( 15:18 - 28/06/2024 )