Liên hệ tuyển sinh
Tác nhân vi sinh gây viêm phổi cộng đồng phải nhập viện
P.H.Vân1, 7*, N.V.Thành2, T.V.Ngọc3, N.Đ.Duy4, L.T.T.Huong5, C.T.M.Thúy6, L.K.Vân3
5Khoa Hô Hấp BV. Nhân Dân Gia Định, 6Khoa Hô Hấp BV. Đa Khoa Trung Ương Cần Thơ, 7Đại Học Phan Châu Trinh, *Chịu trách nhiệm chính
KẾT QUẢ NGHIÊN CỨU REAL 2016-2017
Tóm tắt
Tổng quan: Do các hạn chế khó có thể vượt qua được hiện nay trong kỹ thuật nuôi cấy mẫu đàm nên hầu như chưa có công trình nghiên cứu nào tại Việt Nam cho biết phổ tác nhân vi sinh gây viêm phổi cộng đồng phải nhập viện. Chính vì vậy việc áp dụng kỹ thuật multiplex real-time PCR là rất cần thiết để giúp phá vở tình thế bế tắt này.
Mục tiêu: Sử dụng cả hai phương pháp nuôi cấy vi sinh truyền thống và phương pháp multiplex real-time PCR để phát hiện các tác nhân vi sinh gây viêm phổi cộng đồng phải nhập viện, qua đó phân tích các kết quả thu nhận được.
Đối tượng và phương pháp: Đây là nghiên cứu đa trung tâm thực hiện trên đối tượng là các bệnh nhân viêm phổi cộng đồng có hay không có kèm COPD phải nhập viện. Phương pháp nghiên cứu là sử dụng phương pháp vi sinh truyền thống và phương pháp multiplex real-time PCR để phát hiện các tác nhân vi sinh gây bệnh hiện diện trong mẫu đàm hay dịch rửa khí phế quản lấy từ bệnh nhân ngay sau khi đưa vào nghiên cứu.
Kết quả: Có tất cả 145 bệnh nhân viêm phổi cộng đồng và 126 bệnh nhân nhiễm trùng đợt cấp COPD được đưa vào nghiên cứu. Kết quả multiplex real-time PCR cho thấy có đến 69% các trường hợp là phát hiện được tác nhân vi sinh gây bệnh với S. pneumoniae và H. influenzae là có tỷ lệ cao nhất (41.3% và 22.2%), kế đến đó là K. pneumoniae (11.4%), A. baumannii (10.7%), E. coli (6.6%) và P. aeruginosa (6.3%), ngoài ra còn có các tác nhân khác được phát hiện với tỷ lệ thấp hơn. Kết quả nuôi cấy nếu không kể các trường hợp phân lập các Viridans streptococci thì tỷ lệ phát hiện được tác nhân vi sinh gây bệnh là 45.4%, thấp hơn phương pháp multiplex real-time PCR, trong đó cao nhất là K. pneumoniae (12.2%), P. aeruginosa (9.6%), A. baumannii (7.6%) và E. coli (5.2%); không có trường hợp nào phân lập được S. pneumoniae và chỉ có 1.1% phân lập được H. influenzae.
Bàn luận: Nếu chỉ dựa vào phương pháp vi sinh nuôi cấy thì các vi khuẩn cộng đồng như S. pneumoniae và H. influenzae sẽ không có vai trò gì trong gây bệnh viêm phổi cộng đồng và như vậy thì rất mâu thuẩn với các thông tin từ các tài liệu kinh điển. Chính vì vậy giải pháp real-time PCR đã thật sự đưa ra được phổ vi sinh vật thật sự gây viêm phổi cộng đồng vì kết quả không khác biệt với các nghiên cứu kinh điển.
Kết luận: Để có thể phát hiện được tác nhân vi sinh gây viêm phổi cộng đồng thì việc áp dụng kỹ thuật real-time PCR là thật sự cần thiết và giải pháp này hiện nay là rất khả thi về kỹ thuật và cả về kinh tế.
Từ khóa: Tác nhân vi sinh gây viêm phổi cộng đồng; Real-time PCR phát hiện viêm phổi cộng đồng
Cảm ơn
Xin trân trọng cảm ơn công ty Nam Khoa đã tài trợ cho nghiên cứu này.
Xin gửi lời cám ơn đến các nhà khoa học trẻ của phòng dịch vụ 2 của công ty Nam Khoa
Tổng quan
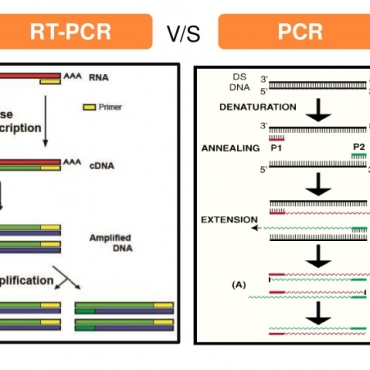
Nhiễm trùng hô hấp dưới là một gánh nặng cho y tế, đặc biệt là trên các bệnh nhân phải nhập viện vì bác sĩ sẽ khó mà không lạm dụng kháng sinh mạnh để điều trị do đa số kết quả vi sinh trả về là những vi khuẩn bệnh viện[1,2] mà ít khi là các vi khuẩn cộng đồng. Nguyên nhân là do đa số các bệnh nhân đã sử dụng kháng sinh trước nên các vi khuẩn gây bệnh dù vẫn còn sống trong các dịch lót biểu mô của phế nang nhưng trong mẫu đàm là bệnh phẩm chủ yếu để khảo sát thì các vi khuẩn này đã chết. Không chỉ vậy, các nguyên nhân chủ quan của phòng thí nghiệm cũng làm cho khả năng cấy được vi khuẩn gây bệnh giảm đi, như là: (1) phòng thí nghiệm vi sinh không có được các môi trường thích hợp để phân lập được các vi khuẩn chủ yếu gây bệnh, vốn dĩ là rất thường gặp nhưng lại rất khó nuôi cấy; (2) mẫu bệnh phẩm không được cấy ngay để tăng cơ hội cấy được các vi khuẩn gây bệnh; (3) không đánh giá được độ tin cậy của mẫu đàm để loại bỏ các mẫu không phải đàm mà là nhầy nhớt vùng hầu họng; và (4) cuối cùng là không biết cách chọn các vi khuẩn gây bệnh mọc trên mặt thạch phân lập. Chính vì vậy, để có thể bộc lộ được bộ mặt thật sự của phổ tác nhân vi sinh gây nhiễm trùng hô hấp dưới phải nhập bệnh viện thì ngoài xét nghiệm vi sinh truyền thống là nuôi cấy thì rất cần thiết phải sử dụng kỹ thuật vi sinh hiện đại hiện nay, đó là kỹ thuật real-time PCR, vì đây là kỹ thuật có độ nhạy rất cao đồng thời có độ đặc hiệu không khác gì nuôi cấy[3].
Mục tiêu nghiên cứu
Mục tiêu của nghiên cứu là sử dụng kỹ thuật vi sinh truyền thống nuôi cấy phối hợp với kỹ thuật real-time PCR để phát hiện các tác nhân vi sinh gây bệnh hiện diện trong mẫu đàm tin cậy lấy từ các bệnh nhân bị nhiễm trùng cấp tính đường hô hấp dưới (viêm phổi cộng đồng) phải nhập bệnh viện để điều trị.
Đối tượng và phương pháp nghiên cứu
Đây là nghiên cứu tiến cứu mô tả cắt ngang trên đối tượng là các bệnh nhân bị nhiễm trùng cấp tính đường hô hấp dưới phải nhập viện để điều trị tại khoa hô hấp bệnh viện Chợ Rẫy (CR), khoa hô hấp bệnh viện Phạm Ngọc Thạch (PNT), khoa hô hấp bệnh viện Nhân Dân Gia Định (NDGĐ), và khoa hô hấp bệnh viện Đa Khoa Trung Ương Cần Thơ (CT). Các bệnh viện được chọn là các bệnh viện có phòng thí nghiệm vi sinh có khả năng và qui trình chuẩn khảo sát và nuôi cấy các mẫu bệnh phẩm đàm hay chứa đàm. Thời gian nghiên cứu là từ 5/2016 đến cuối 12/2016. Đối tượng nhận vào bao gồm bệnh nhân được chẩn đoán viêm phổi cộng đồng (CAP) phải nhập viện và bệnh nhân bị nhiễm khuẩn đợt cấp COPD (CAP/COPD) phải nhập viện. Tiêu chuẩn xác định các bệnh nhân viêm phổi cộng đồng phải nhập viện là[4,5]: (i) có tình trạng nhiễm trùng toàn thân như sốt, mệt mỏi, chán ăn; (ii) có các triệu chứng cơ năng hô hấp như ho, nặng ngực, khạc đàm, khó thở; (iii) có các triệu chứng thực thể khi khám phổi như ran nổ, tiếng thở phế quản, hội chứng đông đặc phổi, hội chứng ba giảm; (iv) các bệnh cảnh trên xuất hiện cấp tính trong khoảng 4-10 ngày và không giải thích được cho một bệnh lý nào khác; (v) X quang ngực có hình ảnh thâm nhiễm mới thích hợp hoặc ít nhất cũng không giải thích được cho bất kỳ một bệnh lý gì khác đã biết trước đó như ung thư, lao; (vi) CRP >50mg/L. Tiêu chuẩn chẩn đoán COPD khi có ít nhất một trong hai điều kiện sau: (i) đã được chẩn đoán và quản lý điều trị tại một cơ sở chuyên khoa hô hấp có đo chức năng hô hấp; (ii) trên 40 tuổi, hút thuốc lá từ 20 gói-năm trở lên, có triệu chứng hô hấp mạn tính (ho, khó thở, khạc đàm) và/hoặc có sử dụng thuốc dãn phế quản dạng hít thường xuyên; (ii) kèm theo một trong hai tiêu chuẩn trên là X quang ngực không có hình ảnh bất thường nào khác có thể là nguyên nhân của triệu chứng hô hấp mạn tính. Tiêu chuẩn để chẩn đoán là một đợt cấp nhiễm khuẩn trên bệnh nhân COPD trong nghiên cứu này là (i) có 3 triệu chứng mới xuất hiện gồm tăng khó thở, tăng lượng đàm và tăng đàm mủ hoặc có 2 triệu chứng kể trên nhưng một trong đó là tăng đàm mủ[6]; (ii) CRP >15 mg/L[7]. Không đưa vào nghiên cứu các bệnh nhân được chẩn đoán viêm phổi bệnh viện, lao phổi hay có ít nhất một nguyên nhân nào khác không phải viêm phổi tạo ra hình thâm nhiễm trên X quang phổi. Ngoài ra các bệnh nhân có mẫu đàm hay bệnh phẩm chứa đàm không đạt tiêu chuẩn cũng bị loại trừ không đưa vào nghiên cứu.
Bệnh phẩm được khảo sát trong nghiên cứu này là đàm được lấy ngay sau khi bệnh nhân được chẩn đoán là CAP hay CAP/COPD phải nhập viện đủ tiêu chuẩn đưa vào nghiên cứu và trước khi cho bệnh nhân dùng kháng sinh. Để lấy đàm, bệnh nhân được yêu cầu súc miệng bằng nước muối sinh lý vô trùng trước khi khạc đàm. Đàm khạc được cho vào lọ vô trùng nắp vặn chặt. Trường hợp bệnh nhân không khạc được đàm thì bệnh phẩm là dịch hút từ khí quản lấy qua đường mủi hay nội soi. Bệnh phẩm sau khi lấy xong được chuyển ngay tới phòng xét nghiệm vi sinh của bệnh viện. Tại phòng xét nghiệm vi sinh, mẫu được làm một phết nhuộm Gram và quan sát dưới quang trường x100. Mẫu được đánh giá là tin cậy để nuôi cấy khi có những quang trường có >25 bạch cầu đa nhân trung tính/quang trường và <10 tế bào biểu mô/quang trường. Các mẫu tin cậy được tiến hành nuôi cấy định lượng hay bán định lượng dựa theo qui trình thường qui mà phòng thí nghiệm đang áp dụng. Sau khi tiến hành nuôi cấy, các mẫu được giữ ở tủ đông ít nhất -18oC và được chuyển đến phòng thí nghiệm của công ty Nam Khoa trong các hộp có gel đá để được tiến hành xét nghiệm real-time PCR phát hiện các tác nhân vi sinh gây bệnh có trong mẫu.
Qui trình real-time PCR phát hiện các tác nhân vi sinh hiện diện trong các mẫu đàm hay bệnh phẩm có đàm tại phòng thí nghiệm công ty Nam Khoa được tóm tắt như sau: (1) Trước hết mẫu được làm thuần nhất bằng một thể tích dung dịch thuần nhất đàm là PBS có chứa NALC (N-Acetyl L-Cysteine). (2) Sau đó mẫu được tách chiết nucleic acid trên máy tách chiết tự động KingFisher FLEX của hãng Thermo với bộ thuốc thử NKRNADNAprep-MAGBEAD của công ty Nam Khoa, bộ thuốc thử này đã được thẩm định bằng cách so sánh với phương pháp BOOM tách chiết nucleic acid, phương pháp sử dụng Trizol-LS tách chiết RNA và phương pháp tách chiết nucleic acid dùng hệ thống kín MagnaPure của Roche[8]. (3) Các tách chiết nucleic acid từ các mẫu đàm được đưa vào thực hiện real-time PCR sử dụng các mồi và taqman probe đặc hiệu để phát hiện và định lượng các tác nhân vi sinh bao gồm: (i) các vi khuẩn cộng đồng là S. pneumoniae, H. influenzae, H. influenzae type b, M. catarrhalis, Streptococci nhóm A, Streptococci nhóm B, và S. suis; (ii) các vi khuẩn không điển hình là M. pneumoniae, C. pneumoniae, B. pertussis, B. parapertussis, và L. pneumophila; (iii) các vi khuẩn bệnh viện là S. aureus kháng hay nhạy methicillin, S. epidermidis kháng hay nhạy methicillin, S. aureus có độc tố Pantom-Valentine Leukocydine, E. faecalis, E. faecium, E. coli, K. pneumoniae, P. aeruginosa, và A. baumannii; các virus là Influenza virus A, B, C, Parainfluenza virus 1, 2, 3, Respiratory Syncytial Virus, Human Metapneumo virus, Rhino virus, và Adeno virus. Các multiplex real-time PCR trên được công ty Nam Khoa chế tạo dựa trên nhiều nghiên cứu đã công bố trước đây[9-11]. Kết quả phát hiện và định lượng các tác nhân vi sinh gây bệnh được trả lời qua số đơn vị phát hiện được (detection unit) và mỗi đơn vị phát hiện được là tương đương 5 copies tác nhân vi sinh dựa theo nghiên cứu được lưu trong hồ sơ nghiên cứu và phát triển của công ty Nam Khoa. Tác nhân vi sinh được xác định là tác nhân gây bệnh khi kết quả real-time PCR cho số định lượng là ≥20.000 DU (tức là ≥100.000 copies). Riêng đối với tác nhân vi khuẩn không điển hình và tác nhân virus vì không có tiêu chuẩn nên trong nghiên cứu này chúng tôi cho là tác nhân gây bệnh nếu số định lượng là ≥1.000 DU (tức là ≥5.000 copies). Tác nhân gây bệnh được cho là tác nhân chính gây bệnh nếu có số lượng cao nhất còn những tác nhân có số lượng thấp hơn sẽ được cho là tác nhân gây bệnh phối hợp. Ngoài ra, mẫu bệnh phẩm cũng được thực hiện real-time PCR phát hiện M. tuberculosis theo qui trình thường qui tại phòng thí nghiệm của công ty Nam Khoa. Để tiện phân tích, các kết quả real-time PCR và kết quả nuôi cấy được lưu trong hồ sơ exel.
Kết quả
Có tất cả 145 bệnh nhân viêm phổi cộng đồng (21 từ CR, 73 từ CT, 37 NDGD, 14 từ PNT) và 126 bệnh nhân nhiễm trùng đợt cấp COPD (52 từ CR, 30 từ CT, 16 từ NDGD, 28 từ PNT) được đưa vào nghiên cứu. Bảng 1 dưới đây trình bày số trường hợp cũng như tỷ lệ các tác nhân gây bệnh chính và tác nhân phối hợp hiện diện trong mẫu đàm hay bệnh phẩm có đàm phát hiện bằng kỹ thuật multiplex real-time PCR
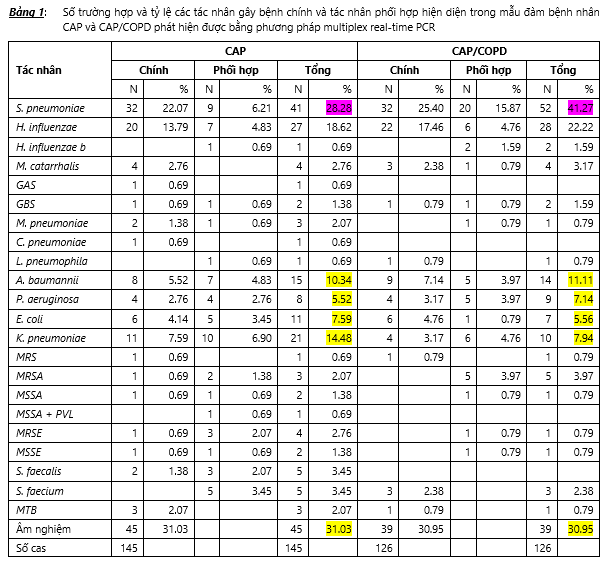
So sánh tỷ lệ phát hiện tác nhân vi sinh gây bệnh trên mẫu đàm của hai nhóm CAP và CAP/COPD chúng ta thấy tỷ lệ phát hiện được tác nhân vi sinh gây bệnh là 68.97% (100/145) ở các bệnh nhân CAP và 69.05% (87/126) ở các bệnh nhân CAP/COPD và sự khác biệt là không có ý nghĩa thống kê. Tác nhân vi sinh gây bệnh phát hiện được cao nhất là S. pneumoniae với tỷ lệ 28.28% ở bệnh nhân CAP và 41.27% ở bệnh nhân CAP/COPD và sự khác biệt này là có ý nghĩa thống kê ở ngưỡng xác xuất P<0.05, lý do chính yếu là 15.87% S. pneumoniae có vai trò là tác nhân phối hợp trong các bệnh nhân CAP/COPD trong khi đó thì trong nhóm CAP tỷ lệ này chỉ có 6.21%. Tác nhân vi sinh có tỷ lệ thấp hơn là H. influenzae với 18.62% ở bệnh nhân CAP và 22.22% ở bệnh nhân CAP/COPD và sự khác biệt về tỷ lệ này ở hai nhóm là không có ý nghĩa thống kê (P>0.05). Tỷ lệ phát hiện các vi khuẩn cộng đồng như M. catarrhalis, vi khuẩn không điển hình trong hai nhóm CAP và CAP/COPD là khá thấp. Trong các vi khuẩn bệnh viện thì đáng để ý nhất là tỷ lệ phát hiện A. baumannii 10.34% trong nhóm bệnh nhân CAP và 11.11% trong nhóm CAP/COPD, tỷ lệ phát hiện K. pneumoniae trong hai nhóm CAP và CAP/COPD là 14.48% và 7.94% và sự khác biệt về tỷ lệ phát hiện các tác nhân vi khuẩn bệnh viện trong hai nhóm CAP và CAP/COPD là không có ý nghĩa thống kê. Trong nhóm CAP, tỷ lệ phát hiện đơn tác nhân là 41.38% (60/145) và tỷ lệ phát hiện được đa tác nhân là 27.59% (40/145); còn trong nhóm CAP/COPD thì tỷ lệ đơn tác nhân là 38.89% (49/126) và đa tác nhân là 30.16% (38/126). Không có sự khác biệt có ý nghĩa thống kê về tỷ lệ đơn tác nhân giữa hai nhóm và tỷ lệ đa tác nhân giữa hai nhóm. Qua các kết quả và phân tích trên, có thể thấy rằng phổ vi sinh gây bệnh phát hiện được bằng kỹ thuật real-time PCR trong hai nhóm CAP và CAP/COPD là không khác biệt. Phổ các tác nhân gây bệnh phát hiện được bằng multiplex real-time PCR, sau khi gộp cả hai nhóm, được trình bày trong bảng 2.
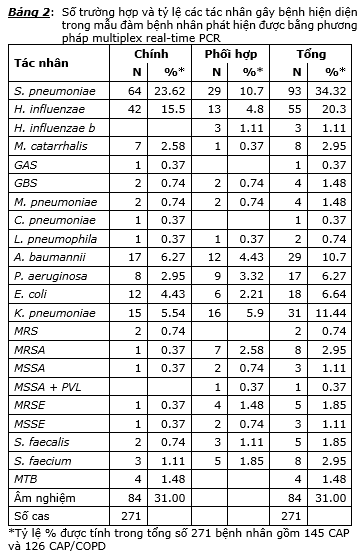
Kết quả nuôi cấy cho thấy tỷ lệ nuôi cấy [+] trong các bệnh nhân CAP là 64.14% (93/145) và CAP/COPD là 49.21% (62/126) và sự khác biệt về tỷ lệ nuôi cấy [+] giữa hai nhóm là có ý nghĩa thống kê (P<0.05). Lý do chính của sự khác biệt này là đã có một tỷ lệ khá cao các vi khuẩn Streptococci thuộc nhóm viridans, gồm các vi khuẩn Streptococcus mitis và Streptococcus parasanguinis là các vi khuẩn thường trú vùng hầu họng đã được nuôi cấy ghi nhận và trả kết quả là tác nhân gây bệnh (23 trường hợp trong CAP và 9 trường hợp trong CAP/COPD). Nếu xếp các kết quả này vào nhóm nuôi cấy [-] thì tỷ lệ nuôi cấy thật sự [+] trong CAP là 48.28% (70/145) và trong CAP/COPD là 42.06% (53/126) và sự khác biệt hai tỷ lệ này là không có ý nghĩa thống kê. Phân tích kết quả cấy trong nhóm CAP thì tỷ lệ cao nhất là K. pneumoniae 15.86% (23/145) và viridans streptococci 15.86% (23/145), kế đó là A. baumannii 7.59% (11/145) và P. aeruginosa 7.59% (11/145), thấp hơn là E. coli 6.90% (10/145), nấm men 4.14% (6/145). Các vi khuẩn khác như các trực khuẩn Gram [-] khác (GNR), E. cloacae, E. aerogenes, S. aureus, S. epidermidis, M. catarrhalis, và H. parainfluenzae chiếm tỷ lệ rất thấp từ 2% trở xuống (tức là mỗi loại chỉ cấy [+] từ 1 đến 3 trường hợp). Phân tích kết quả cấy trong nhóm CAP/COPD thì tỷ lệ cấy [+] cao nhất là P. aeruginosa 11.90% (15/126), kế đó là A. baumannii 7.94% (10/126) và K. pneumoniae 7.94% (10/126), rồi đến viridans streptococci 7.14% (9/126), H. parainfluenzae 4.76% (6/126), các trực khuẩn Gram [-] khác 3.97% (5/126), E. coli 3.17% (4/126), H. influenzae 2.38% (3/126). Có 1 trường hợp cấy ra E. aerogenes và 1 trường hợp cấy ra nấm men. Trong cả hai nhóm CAP và CAP/COPD thì không có trường hợp nào cấy ra tác nhân S. pneumoniae, còn tỷ lệ cấy [+] tác nhân H. influenzae cũng như M. catarrhalis rất thấp. Nếu xét các tác nhân có tỷ lệ cấy [+] cao như K. pneumoniae, A. baumannii, và P. aeruginosa thì tỷ lệ cấy [+] trong cả hai nhóm CAP và CAP/COPD là không có sự khác biệt có ý nghĩa thống kê. Bảng 3 trình bày chi tiết số trường hợp và tỷ lệ cấy [+] trong hai nhóm CAP và CAP/COPD. Qua kết quả nuôi cấy thu nhận được, có thể nhận định tỷ lệ nuôi cấy thật sự [+] là thấp và chỉ có thể phát hiện được các nhân vi khuẩn bệnh viện như: A. baumannii, K. pneumoniae và P. aeruginosa còn tỷ lệ nuôi cấy [+] các vi khuẩn cộng đồng như S. pneumoniae, H. influenzae và M. catarrhalis là rất thấp hay thậm chí không phát hiện được như trường hợp S. pneumoniae. Không chỉ vậy nuôi cấy cũng có thể cho kết quả nhầm lẫn khi trả lời kết quả cấy [+] các vi khuẩn vốn dĩ là tạp khuẩn vùng hầu họng như Viridans streptococci.
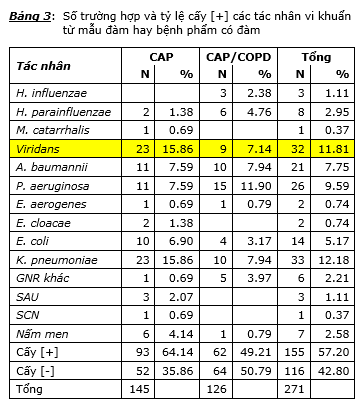
Kết quả multiplex real-time và kết quả nuôi cấy đều cho thấy tỷ lệ phát hiện các tác nhân vi sinh gây bệnh trong hai nhóm CAP và CAP/COPD là không khác biệt có ý nghĩa thống kê. Do vậy để so sánh kết quả real-time PCR với kết quả nuôi cấy, không cần phân tích riêng hai nhóm CAP với CAP/COPD mà sẽ phân tích trên toàn bộ 271 bệnh nhân gộp của cả hai nhóm CAP và CAP/COPD. Kết quả trình bày trong biểu đồ 1 cho thấy real-time PCR cho tỷ lệ phát hiện cao nhất là các vi khuẩn cộng đồng bao gồm S. pneumoniae 34.32%, kế đó là H. influenzae 20.3%. Trong khi đó thì nuôi cấy không phát hiện được S. pneumoniae, còn tỷ lệ nuôi cấy [+] H. influenzae cũng rất thấp 1.11%. Kết quả nuôi cấy lại cho thấy tỷ lệ các vi khuẩn bệnh viện được nuôi cấy [+] là cao nhất, đó là các tác nhân K. pneumoniae 12.18%, P. aeruginosa 9.59%, A. baumannii 7.75%, và E. coli 5.17%.
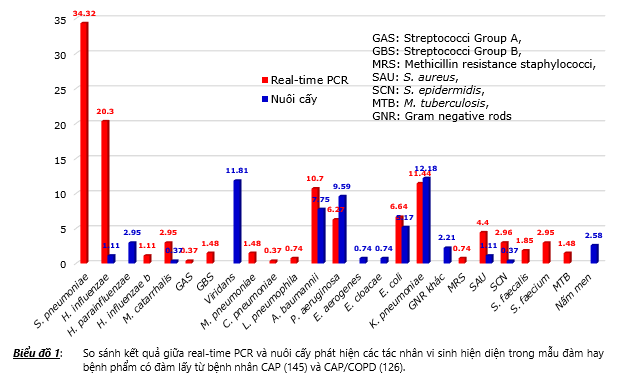

Kết quả trình bày trên bảng 4 cho thấy có những tác nhân mà nuôi cấy cho kết quả dương tính nhưng không phát hiện được trong kết quả real-time PCR, lý do là multiplex real-time PCR trong nghiên cứu này chưa có đưa vào các mồi và taqman probe đặc hiệu để phát hiện được các tác nhân trên. Đó là các tác nhân H. parainfluenzae, viridans streptococci, E. aerogenes, E. cloacae, nấm men, những GNR khác không phải vi khuẩn đường ruột cũng như không phải là A. baumannii hay P. aeruginosa.
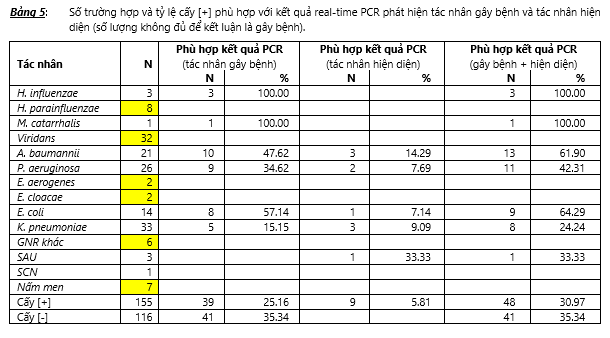
Đối với những tác nhân mà multiplex real-time PCR có đưa vào các mồi và taqman probe để phát hiện thì kết quả nuôi cấy vẫn có những sai lệch với kết quả PCR. Bảng 5 trình bày số trường hợp (N) và tỷ lệ (%) cấy [+] phù hợp với kết quả real-time PCR trong đó có những trường hợp PCR phát hiện được là tác nhân gây bệnh nhưng cũng có những trường hợp PCR phát hiện được mà không có ý nghĩa gây bệnh (tác nhân hiện diện). Có 3 trường hợp cấy [+] H. influenzae và 1 trường hợp cấy [+] M. catarrhalis thì cả 4 trường hợp này đều được multiplex real-time PCR phát hiện là tác nhân gây bệnh. Phân tích chi tiết các trường hợp không phù hợp giữa kết quả cấy [+] với kết quả multiplex real-time PCR, chúng ta thấy: (1) Trong 21 trường hợp cấy [+] A. baumannii thì có 10 trường hợp multiplex real-time PCR phát hiện là tác nhân gây bệnh, 3 trường hợp real-time PCR chỉ phát hiện là tác nhân hiện diện nhưng không phải là tác nhân gây bệnh do số lượng thấp hơn 105 copies/ml. Như vậy có 8 trường hợp kết quả multiplex real-time PCR không phát hiện được, trong đó có 7 trường hợp là mẫu thử từ bệnh nhân của Khoa Hô Hấp bệnh viện Đa Khoa Trung Ương Cần Thơ (CT) và 1 là từ bệnh nhân của Khoa Hô Hấp bệnh viện Nhân Dân Gia Định (NDGĐ). Tỷ lệ phù hợp giữa kết quả cấy [+] A. baumannii với kết quả multiplex real-time trên các mẫu thử tại hai bệnh viện này là 12.50% (1/8) đối với CT và 66.67% (2/3) đối với NDGĐ. (2) Trong 26 trường hợp cấy [+] P. aeruginosa thì có 9 trường hợp multiplex real-time PCR phát hiện là tác nhân gây bệnh và 2 trường hợp real-time PCR chỉ phát hiện là tác nhân hiện diện. Như vậy có 15 trường hợp kết quả multiplex real-time PCR không phát hiện được, trong đó có 10 là mẫu thử từ CT và 5 là từ bệnh nhân của Khoa Hô Hấp bệnh viện Phạm Ngọc Thạch (PNT). Tỷ lệ phù hợp giữa kết quả cấy [+] P. aeruginosa với kết quả multiplex real-time trên các mẫu thử tại hai bệnh viện này là 16.67% (2/12) đối với CT và 50% (5/10) đối với PNT. (3) Trong 14 trường hợp cấy [+] E. coli thì có 8 trường hợp multiplex real-time PCR phát hiện là tác nhân gây bệnh và 1 trường hợp real-time PCR chỉ phát hiện là tác nhân hiện diện. Như vậy có 5 trường hợp kết quả multiplex real-time PCR không phát hiện được và cả 5 là mẫu thử từ CT. Tỷ lệ phù hợp giữa kết quả cấy [+] E. coli với kết quả multiplex real-time trên các mẫu thử tại bệnh viện này là 37.50% (3/8). (4) Trong 33 trường hợp cấy [+] K. pneumoniae thì có 5 trường hợp multiplex real-time PCR phát hiện là tác nhân gây bệnh và 3 trường hợp real-time PCR chỉ phát hiện là tác nhân hiện diện. Như vậy có 25 trường hợp kết quả multiplex real-time PCR không phát hiện được, trong đó có 21 là mẫu thử từ CT, 2 là từ NDGĐ, và 2 là từ PNT. Tỷ lệ phù hợp giữa kết quả cấy [+] K. pneumoniae với kết quả multiplex real-time trên các mẫu thử tại ba bệnh viện này là 16% (4/25) đối với CT, 60% (3/5) đối với NDGD và 33.33% (1/3) đối với PNT. (5) Trong 3 trường hợp cấy [+] S. aureus thì chỉ có 1 trường hợp multiplex real-time PCR phát hiện được nhưng chỉ là tác nhân hiện diện chứ không gây bệnh. Như vậy có 2 trường hợp multiplex real-time PCR không phát hiện được trong đó có 1 là mẫu thử từ CT và 1 từ PNT. Tỷ lệ phù hợp giữa kết quả cấy [+] S. aureus với kết quả multiplex real-time PCR là 0.00% (0/1) đối với CT và 50.00% (1/2) đối với PNT.
Trong 155 trường hợp cấy [+] có 39 trường hợp được multiplex real-time PCR phát hiện là tác nhân vi sinh gây bệnh và 9 trường hợp real-time PCR chỉ phát hiện là tác nhân hiện diện. Tỷ lệ phù hợp giữa kết quả cấy [+] với kết quả phát hiện được qua PCR là 30.97% (48/155) trong đó cao nhất là NDGĐ 66.67% (10/15), kế đó là CR 61.11% (11/18), rồi PNT 59.26%, còn CT là thấp nhất 11.58%. Có 116 trường hợp cấy [-] trong đó có 41 trường hợp là kết quả multiplex real-time PCR cũng không phát hiện được tác nhân gây bệnh. Như vậy tỷ lệ phù hợp với kết quả PCR trong những trường hợp cấy [-] là 35.34% trong đó cao nhất là CT 50.00% (4/8), CR 45.45% (25/55), rồi NDGĐ 26.32% (10/38). Thấp nhất là PNT 13.33% (2/15). Bảng 6 trình bày số (N) trường hợp và tỷ lệ (%) cấy [+] phù hợp với kết quả real-time PCR trên các bệnh phẩm gửi đến từ 4 trung tâm nghiên cứu là CR, CT, NDGĐ và PNT.

Bàn luận
Theo thống kê của Bộ Y Tế năm 2014 thì viêm phổi là một bệnh lý có tử vong hàng đầu với tỷ lệ 1.32 trên 100.000 dân tương đương chấn thương sọ não[12]. Một trong các nguyên nhân làm cho viêm phổi có tỷ lệ tử vong cao là do bác sĩ điều trị thường khó có thể cho được kháng sinh điều trị trúng đích vì kết quả xét nghiệm vi sinh thường thất bại không xác định được tác nhân vi sinh gây bệnh. Chúng ta cũng biết bệnh phẩm chủ yếu để phát hiện các tác nhân vi sinh gây bệnh chính là đàm hay các bệnh phẩm có đàm lấy được từ bệnh nhân. Tuy nhiên xét nghiệm đàm có rất nhiều thách thức cần phải vượt qua vì đây là một bệnh phẩm vốn dĩ bị tạp nhiễm do phải qua đường hầu họng nên việc nuôi cấy bắt được đúng vi khuẩn gây bệnh chứ không phải là vi khuẩn tạp nhiễm là một thách thức rất lớn. Ngoài ra, các tác nhân vi khuẩn thường gặp nhất gây bệnh đường hô hấp dưới lại là các vi khuẩn rất khó mọc không chỉ đòi hỏi phải có đủ các môi trường phân lập mà còn đòi hỏi mẫu phải được cấy ngay, và các yêu cầu cơ bản này thường ít được đáp ứng tại các phòng thí nghiệm vi sinh lâm sàng tại các bệnh viện. Ngoài đàm, một loại bệnh phẩm khác cũng rất cần thiết phải được chỉ định cấy để phát hiện tác nhân vi khuẩn gây viêm phổi, đó là cấy máu. Tuy nhiên thách thức chính của cấy máu là tỷ lệ cấy máu [+] trong chẩn đoán viêm phổi thường thấp dưới 14% do không phải tác nhân vi khuẩn gây bệnh nào cũng có khả năng xâm lấn vào máu, ngoài ra kết quả cấy máu cũng có nhiều khi bị dương giả do bị tạp nhiễm vì các lỗi kỹ thuật trong quá trình cấy máu tại giường cũng như quá trình theo dõi cấy máu tại phòng thí nghiệm. Xét nghiệm huyết thanh phát hiện kháng thể đặc hiệu tác nhân vi sinh gây bệnh là giải pháp mà một số phòng thí nghiệm hiện nay đang sử dụng để phát hiện các tác nhân không thể nuôi cấy thường qui như virus hay vi khuẩn không điển hình, tuy nhiên xét nghiệm tìm kháng thể đặc hiệu thuộc lớp IgG thường không hữu dụng vì đòi hỏi phải làm huyết thanh kép, còn xét nghiệm tìm kháng thể đặc hiệu thuộc lớp IgM lại có có vấn đề về độ nhạy cũng như độ đặc hiệu và đòi hỏi phải có giá trị cắt tùy thuộc vào vùng dịch tễ. Xét nghiệm hóa miễn dịch phát hiện kháng nguyên hòa tan các vi khuẩn S. pneumoniae và Legionella trong nước tiểu cũng là giải pháp dành cho phát hiện hai tác nhân này. Tuy nhiên do giá thành cao và độ nhạy của xét nghiệm này thường không cao nên cũng ít được sử dụng. Đối với các tác nhân virus hay vi khuẩn không điển hình, kỹ thuật ELISA hay nhuộm kháng thể huỳnh quang trực tiếp cũng được sử dụng, tuy nhiên các xét nghiệm này cũng khó áp dụng vì độ nhạy đa số không cao.
Dựa trên nguyên tắc vừa nhân bản và vừa phát hiện các trình tự nucleic acid (DNA hay RNA) đặc hiệu trong mẫu thử mà real-time PCR hiện được xem là kỹ thuật có độ nhạy cao và độ đặc hiệu cao nhất trong phát hiện các tác nhân vi sinh gây bệnh có mặt trong các bệnh phẩm khác nhau[3,13,14]. Gần đây, ngày càng có nhiều báo cáo cho thấy real-time PCR là giải pháp nhạy cảm và đặc hiệu nhất trong phát hiện các tác nhân vi sinh gây viêm phổi hay nhiễm trùng hô hấp dưới[9-11,15,16]. Tại Việt Nam, đã có một công trình nghiên cứu của Takahashi K. và các cộng sự thực hiện ở Khánh Hòa sử dụng PCR để phát hiện các tác nhân vi sinh gây viêm phổi cộng đồng phải nhập viện, tuy nhiên công trình này thực hiện trong dịch cúm 2009 nên khó có thể phản ánh phổ vi sinh thật sự gây CAP[17]. Riêng chúng tôi cũng đã thực hiện những công trình nghiên cứu chứng minh hiệu quả của kỹ thuật real-time PCR trong phát hiện các tác nhân vi sinh gây viêm phổi cộng đồng trên các bệnh nhân người lớn và trẻ em phải nhập viện[18-20]. Các kết quả của các công trình trên cho thấy: (1) tác nhân chủ yếu gây bệnh là các tác nhân vi khẩn cộng đồng trong đó đứng đầu là S. pneumoniae, ngoài ra các tác nhân như H. influenzae và M. catarrhalis cũng chiếm tỷ lệ đáng kể; (2) tác nhân vi khuẩn không điển hình như M. pneumoniae cũng có vai trò rất quan trọng, có thể là tác nhân gây bệnh chủ yếu và cũng có thể có vai trò phối hợp, đặc biệt viêm phổi ở trẻ em; (3) Phương pháp nuôi cấy hầu như không thể phát hiện được các tác nhân S. pneumoniae và M. pneumoniae là hai tác nhân chủ yếu gây viêm phổi trên bệnh nhân.
Trong công trình nghiên cứu này, đối tượng nghiên cứu là các bệnh nhân viêm phổi cộng đồng phải nhập viện, bao gồm cả các bệnh nhân viêm phổi cộng đồng kèm COPD. Bệnh phẩm được khảo sát là đàm hay dịch hút khí phế quản. Phương pháp khảo sát là nuôi cấy đồng thời thực hiện multiplex real-time PCR để phát hiện các tác nhân vi sinh gây bệnh (ngoại trừ vi nấm). Kết quả thu nhận được cho thấy các điểm đáng để ý như sau: (1) Kết quả nuôi cấy đã phân lập và trả kết quả luôn các trường hợp vi khuẩn hầu họng như các Viridans streptococci, chính vì vậy nếu loại trừ các trường hợp này thì tỷ lệ nuôi cấy dương tính là 45.4% (153/271); (2) Multiplex real-time PCR cho tỷ lệ phát hiện được tác nhân vi sinh gây bệnh là 69% cao hơn một cách có ý nghĩa so với phương pháp nuôi cấy 45.4%; (3) Không có sự khác biệt về tỷ lệ tác nhân vi sinh gây bệnh phát hiện được bằng nuôi cấy giữa hai nhóm bệnh nhân viêm phổi cộng đồng và viêm phổi cộng đồng có COPD, cũng như không có sự khác biệt tỷ lệ tác nhân vi sinh gây bệnh phát hiện được bằng real-time PCR giữa hai nhóm bệnh nhân viêm phổi cộng đồng và viêm phổi cộng đồng có COPD, do vậy có thể nói không có sự khác biệt về tỷ lệ và phổ vi khuẩn gây viêm phổi cộng đồng và viêm phổi cộng đồng có COPD mặc dù nhóm có COPD có thể được xem là nhóm viêm phổi cộng đồng có liên quan đến chăm sóc y tế (HCAP); (4) Có sự khác biệt về phổ vi khuẩn gây bệnh phát hiện được bằng real-time PCR so với nuôi cấy, trong đó phương pháp nuôi cấy cho phổ vi khuẩn gây bệnh chủ yếu là các vi khuẩn bệnh viện như K. pneumoniae, P. aeruginosa, A. baumannii và E. coli, còn phương pháp PCR lại cho phổ vi khuẩn phát hiện được chủ yếu là S. pneumoniae và H. influenzae còn các vi khuẩn bệnh viện thì vẫn phát hiện được nhưng ở tỷ lệ thấp hơn; (5) Phương pháp nuôi cấy không phát hiện được S. pneumoniae còn các vi khuẩn cộng đồng khác như H. influenzae, M. catarrhalis thì tỷ lệ phát hiện được bằng nuôi cấy là rất thấp; (6) Do đối tượng khảo sát là các bệnh nhân viêm phổi cộng đồng hay viêm phổi cộng đồng có COPD phải nhập viện nên chắc chắn phải có vai trò của các vi khuẩn đa kháng như K. pneumoniae, P. aeruginosa, A. baumannii và E. coli, chính vì vậy các vi khuẩn nầy chiếm tỷ lệ đứng hàng thứ nhì sau hai tác nhân S. pneumoniae và H. influenzae phát hiện được bằng real-time PCR, và ghi nhận này cũng đáng được các bác sĩ điều trị quan tâm khi lựa chọn kháng sinh bước đầu trong điều trị; (7) Tỷ lệ phát hiện được các tác nhân vi khuẩn không điển hình như M. pneumoniae, C. pneumoniae, L. pneumophila là rất thấp, cũng như không có trường hợp nào phát hiện được tác nhân virus là một đặc điểm cần ghi nhận trong nghiên cứu này, và đặc điểm này có lẽ liên quan đến đối tượng bệnh nhân được khảo sát là các trường hợp viêm phổi cộng đồng phải nhập viện và với các đối tượng này thì vai trò của vi khuẩn luôn nổi trội hơn.
Kết luận
Phương pháp vi sinh truyền thống nuôi cấy và phân lập tác nhân vi sinh vật gây bệnh luôn được xem là chuẩn vàng trong chẩn đoán tác nhân gây nhiễm trùng. Tuy nhiên phương pháp vi sinh truyền thống luôn phải đối mặt với các trở ngại khó thể vượt qua, đặc biệt là khi thực hiện trên mẫu bệnh phẩm là đàm để phát hiện tác nhân gây viêm phổi. Chính vì vậy, một công cụ cần được bổ sung trong xét nghiệm vi sinh mẫu đàm đó là kỹ thuật multiplex real-time PCR. Việc triển khai công cụ này cho các phòng thí nghiệm vi sinh lâm sàng là rất khả thi về mặt kỹ thuật cũng như về giá thành. Khả thi về mặt kỹ thuật là vì phương pháp được áp dụng dựa trên mô hình STREALINE REAL-TIME PCR với khâu xử lý mẫu là hoàn toàn được thực hiện tự động[8], còn kỹ thuật real-time PCR là kỹ thuật thích hợp nhất dành cho các phòng thí nghiệm lâm sàng nhờ không cần phải làm thêm thao tác thí nghiệm để phân tích kết quả mà chỉ cần đọc hiển thị kết quả trên màn hình nhờ đó mà tránh được nguy cơ tạp nhiễm[3]. Khả thi về mặt giá thành là vì giá thành đầu tư trang bị là không tốn kém hơn một máy huyết học tự động, và hiện nay nhiều phòng thí nghiệm lâm sàng của nhiều bệnh viện cũng đã có sẵn trang bị này. Không chỉ vậy nếu xét về hiệu quả so với giá thành thì chúng ta sẽ thấy công cụ này đạt được cả hiệu quả lẫn giá thành vì nếu dựa vào kết quả nuôi cấy chắc chắn các bác sĩ điều trị sẽ luôn sử dụng kháng sinh bước đầu là các kháng sinh phổ rộng và mạnh do tác nhân vi khuẩn mà nuôi cấy phân lập được thường chỉ là các tác nhân bệnh viện đa kháng. Ngoài ra nhờ kết quả real-time PCR thường có sớm nên đây là phương pháp giúp bác sĩ điều trị có thể cho hay điều chỉnh kháng sinh trúng đích sớm, chỉ sau 8 giờ kể từ khi lấy bệnh phẩm gửi xét nghiệm. Cuối cùng, đây là công trình nghiên cứu toàn diện để khảo sát phát hiện tác nhân vi sinh gây viêm phổi cộng đồng phải nhập viện, kết quả từ phương pháp multiplex real-time PCR phản ảnh được phổ thật sự của tác nhân vi sinh gây bệnh nhờ có khả năng phát hiện được các tác nhân vi khuẩn cộng đồng, so với nuôi cấy thì khả năng này rất thấp do các hạn chế khó vượt qua được. Các kết quả thu nhận được từ công trình nghiên cứu này có thể là bằng chứng để bác sĩ lâm sàng sử dụng trong xây dựng phát đồ kháng sinh bước đầu để điều trị, tránh lạm dụng các kháng sinh phổ rộng và mạnh ngay từ đầu, nhờ đó hạn chế được sự phát triển đề kháng các kháng sinh này.
Tài liệu tham khảo
-
Nguyễn thị Ngọc Bích, Trần Văn Ngọc. (2007). Nghiên cứu đặc điểm vi khuẩn gây bệnh trong nhiễm khuẩn hô hấp dưới và tình hình kháng kháng sinh tại Bv Chợ Rẫy. Tạp chí Thông tin Y Dược – Hội nghị khoa học bệnh phổi toàn quốc bệnh phổi lần 2 -10/2007, tr 55-59
-
Nguyễn văn Hưng, Phạm Hoàng Yến, Trần thị Bích Thủy (2007). Tính nhậy cảm kháng sinh của trực khuẩn gram âm phân lập từ bệnh phẩm đường hô hấp dưới tại BV Lao và bệnh phổi trung ương. Tạp chí Thông tin Y Dược – Hội nghị khoa học bệnh phổi toàn quốc bệnh phổi lần 2 - 10/2007 , tr 49-53.
-
Phạm Hùng Vân. (2009). PCR và real-time PCR: Các vấn đề cơ bản và các ứng dụng thường gặp. Nhà xuất bản y học. tr3-tr33
-
W S Lim, S V Baudouin, R C George et al. (2009). British Thoracic Society, Community Acquired Pneumonia in Adults Guideline Group. Guidelines for the management of community acquired pneumonia in adults: update 2009. Thorax 2009; 64(Suppl III):iii1–iii55.
-
Hội Lao và Bệnh phổi Việt Nam. (2012). Hướng dẫn xử trí các bệnh nhiễm trùng hô hấp dưới không do lao. NXB Y Học, xuất bản lần thứ nhất 2012. Tr141-tr169
-
Woodhead M, Blasi F, Ewig S, et al. (2011). Guidelines for the management of lower respiratory tract infections. Clin Microbiol Infect 2011; 17(Suppl. 6):1–24.
-
Peng C, Tian C, Zhang Y, Yang X, Feng Y, Fan H. (2013). C-reactive protein levels predict bacterial exacerbation in patients with chronic obstructive pulmonary disease. Am J Med Sci. 2013 Mar; 345(3):190-4.
-
Van Pham Hung et al. (2015). The solution for the low-income countries to establish the automatic extraction of the nucleic acid from the clinical samples. Asean Congress on Medical Biotechnology and Molecular Biosciences 2015. October 8th – 9th, 2015 at Arnoma Grand Hotel, Bangkok, Thailand. Pp25-31
-
Gadsby N. J., Templeton K. E. et al. (2015). Development of two real-time multiplex PCR assays for the detection and quantification of eight key bacterial pathogens in lower respiratory tract infections. Clin Microbiol Infect. 21:788.e1-788.e13
-
Jan J. O., Marc J. M. B. et al. (2015). Impact of Rapid Detection of Viral and Atypical Bacterial Pathogens by Real-Time Polymerase Chain Reaction for Patients with Lower Respiratory Tract Infection. Clinical Infectious Diseases. 41:1438–44.
-
Alicia Edin et al. (2015). Development and Laboratory Evaluation of a Real-Time PCR Assay for Detecting Viruses and Bacteria of Relevance for Community-Acquired Pneumonia. The Journal of Moleculat Diagnostics. 17(3):315-324
-
Bộ Y Tế. (2014). Niên Giám Thống Kê Y Tế. tr214
-
Naomi J. Gadsby et al. (2016). Comprehensive Molecular Testing in CAP. CID. 62(1 April):817-823
-
Margret Schuller et al. (2010). PCR for Clinical Microbiology. Springer publisher. Pp11-48
-
Chae Lim Jung et al. (2010). Clinical Evaluation of the Multiplex PCR Assay for the Detection of Bacterial Pathogens in Respiratory Specimens from Patients with Pneumonia. Korean J Clin Microbiol 13(1): 40-45.
-
Tie-Gang Zhang et al. (2015). Detection of respiratory viral and bacterial pathogens causing pediatric community-acquired pneumonia in Beijing using real-time PCR. Chronic Diseases and Translational Medicine.1:110-16
-
Takahashi K., Yoshida L. M. et al. (2013). The incidence and aetiology of hospitalized community-acquired pneumonia among Vietnamese adults: a prospective surveillance in Central Vietnam. BMC Infectious Diseases. 13:296.
-
Trần Thị Thanh Vy. (2014). Xác định tỷ lệ các tác nhân vi khuẩn không điển hình gây viêm phổi nhập viện tại Bệnh Viện Nguyễn Tri Phương trong thời gian từ tháng 11/2013 đến 06/2014. Luận Văn Thạc Sĩ Y Học.
-
Bùi Lê Hữu Bích Vân. (2015). Tác nhân gây viêm phổi cộng đồng không đáp ứng với điều trị kháng sinh ban đầu ở trẻ dưới 5 tuổi tại Khoa Nội Tổng Quát 2 Bệnh Viện Nhi Đồng 1. Luận Văn Thạc Sĩ Y Học chuyên ngảnh vi sinh. tr52-tr57
-
Trần Quang Khải. (2016). Đặc điểm bệnh viêm phổi Thùy ở trẻ em tại khoa Nội Tổng Quát 2 bệnh viện Nhi Đồng 1. Luận văn tốt nghiệp thạc sĩ chuyên ngành nhi khoa. Tr60-tr67
Các tin khác
- Chẩn Đoán Quá Mức: Khi Ranh Giới Bệnh Tật Bị Làm Mờ ( 08:22 - 08/07/2025 )
- Nghiên cứu mới: Kiến thức liên tục của bác sĩ nội khoa ảnh hưởng đến chất lượng điều trị ( 10:56 - 19/06/2025 )
- Đặc điểm lâm sàng và cận lâm sàng bệnh nhân hậu COVID-19 tại bệnh viện đa khoa Tâm Trí Sài Gòn: một nghiên cứu hồi cứu cắt ngang ( 14:59 - 10/05/2022 )
- HIỆU QUẢ CỦA AZITHROMYCIN UỐNG SO VỚI GIẢ DƯỢC TRÊN CÁC TRIỆU CHỨNG COVID-19 Ở BỆNH NHÂN NGOẠI TRÚ VỚI NHIỄM SAR-COV-2- MỘT THỬ NGHIỆM LÂM SÀNG NGẪU NHIÊN ( 09:50 - 12/08/2021 )
- MỐI LIÊN QUAN GIỮA MẸ BỊ NHIỄM SARS-CoV-2 VÀ DỰ HẬU TRÊN TRẺ SƠ SINH ( 13:33 - 31/05/2021 )
- TẦM SOÁT UNG THƯ ĐẠI TRỰC TRÀNG ( 09:00 - 20/05/2021 )
- KHÁNG THỂ ĐẶC HIỆU SARS-COV-2 TRONG SỮA MẸ SAU CHỦNG NGỪA VACCINE COVID-19 Ở NHỮNG PHỤ NỮ ĐANG CHO CON BÚ ( 08:27 - 20/05/2021 )
- Lợi ích của việc Tránh Chăm sóc Y tế Không cần thiết Trong Đại dịch COVID-19 ( 14:01 - 15/05/2021 )
- Rapid and sensitive diagnostic procedure for multiple detection of pandemic Coronaviridae family members SARS-CoV-2, SARS-CoV, MERS-CoV and HCoV: a translational research and cooperation between the Phan Chau Trinh University in Vietnam and Universit ( 15:42 - 29/06/2020 )
- Các nghiên cứu của PCTU tại hội nghị quốc tế ISSAR 2019 - Gyeongju, Hàn Quốc ( 16:17 - 04/11/2019 )